A: APRAXIA DE FALA: é considerada um distúrbio motor (neurológico) que afeta a produção dos sons da fala. Apraxia em crianças também existe. Não ocorre apenas em Adultos!
B: BOCA: a boca da criança parece ficar “perdida” em como falar. A criança quer se comunicar, sabe o que quer dizer, mas parece que sua boca não sabe como se movimentar.
C: CÉREBRO: o cérebro deve planejar e programar a sequências de gestos e movimentos articulatórios para produzir a fala. E na Apraxia esse é o grande desafio! O cérebro fica confuso!
D: DIADOCOCINESIA: é a capacidade que uma pessoa tem em realizar movimentos rápidos e alternados. Na Avaliação Fonoaudiológica, umas das tarefas solicitadas à criança é repetir alternadamente sequencias silábicas. Crianças com Apraxia irão falhar nesta tarefa! Sequencializar sílabas para formação de palavras é um grande desafio para elas.
E: ESPERAR. Uma criança com dificuldade no desenvolvimento da fala e especialmente, para as que apresentam Apraxia, ESPERAR pode significar perder um tempo importante de ESTIMULAÇÃO. Cuidado com a orientação: “ah espere ela ainda é muito novinha”. Sejam vigilantes!
F: FONOAUDIÓLOGOS. Fonoaudiólogos são essenciais no tratamento de uma criança com Apraxia e para sua família também. A sua responsabilidade é enorme. O desafio é enorme e a profissão é maravilhosa, é nobre… criar a oportunidade de uma criança se comunicar a torna mais humana, mais inserida nesse mundo de desafios em que vivemos todos os dias!
G: GRITAR! A criança com Apraxia quer GRITAR para todo mundo, que ela sabe muito mais do que ela diz, do que ela fala, que ela entende muito mais do que podem imaginar. A angústia de não conseguir, é grande; e precisamos ser sensíveis a isso. Temos que tentar facilitar o caminho para elas e não deixá-lo ainda mais pesado. Cuidado com as pressões! Cuidado com as exigências e perfeições!
H: HELICÓPTERO! Uma palavra com 5 sílabas!!! Uau!! Um grande desafio. Na Apraxia quanto mais sílabas as palavras têm, mais dificuldade a criança terá, mais sequencias de movimento ela terá que planejar!
I: IMITAÇÃO. A Apraxia acomete a capacidade de imitação da criança. A imitação global pode estar prejudicada, como por exemplo, a imitação de movimentos do corpo, de gestos até a imitação da fala. Os pais ficam na frente da criança repetindo, mas percebem que ela não consegue imitar.
J: JUNTOS. Estamos todos juntos! A criança, seu pai, sua mãe, seus avós, suas cuidadoras, suas professoras, outros profissionais da saúde. Precisamos estar todos juntos! Juntos para vencer os desafios que a Apraxia nos impõe!
K: KIDS. Kids significa criança. Sim, a Apraxia de Fala afeta crianças também!
L: LÁBIOS/LÍNGUA: A Apraxia afeta o controle motor dos lábios, da língua (a criança parece não saber como movimentá-los e não existe uma paralisia ou uma hipotonia significativa. Existe uma dificuldade de planejar, de coordenar os movimentos dos lábios e da língua.
M: METAS: nas terapias é muito importante os profissionais estabelecerem e definirem quais serão as metas. Por onde começar? Quais objetivos? Que estratégias serão adotadas para atingirmos esses objetivos? Utilizar PISTAS multissensoriais sempre é o caminho!
N: NUNCA DESISTIR. Atender uma criança com Apraxia não é uma tarefa fácil. É uma terapia trabalhosa, que desafia o profissional, que desafia a expectativa dos pais e da própria criança. Mas NUNCA, NUNCA DEVEMOS DESISTIR! Esperança, acreditar sempre!
O: OUÇA MINHA VOZ. Isso é o que toda criança com Apraxia nos pede o tempo todo! Elas querem ser ouvidas, querem ser atendidas, querem participar, querem ser incluídas na família, na escola. Lembre-se que apesar de não falarem, ou de não conseguirem falar de forma clara, elas têm muita a nos dizer, mesmo que ainda seja, pelo olhar, pelo toque, pelas mordidas, pelo choro, pela irritação! Não desconsidere a necessidade de Comunicação Alternativa.
P: PLANEJAR E PROGRAMAR. O cérebro da criança com Apraxia fica confuso! Ele não consegue planejar, programar e coordenar os movimentos dos articuladores para produzir sequencialmente os sons da fala. Os Fonoaudiólogos atuam justamente nesse processo, de suprir o que o cérebro da criança não está dando conta de desafio.
Q: QUANTO. Quanto tempo uma criança com Apraxia levará para falar normalmente? Ou QUANTO tempo de terapia ela irá precisar? DEPENDE! Depende da gravidade do quadro, da idade, de quando foi feito o diagnóstico, da abordagem terapêutica utilizada, do envolvimento da família, do comportamento da criança, etc.
R: REPETIÇÃO. Um dos princípios da intervenção é a Repetição. Por que repetir várias vezes os alvos que estão em treino? Para a criança conseguir criar a memória dos planos motores (para ela conseguir reter/memorizar a sequência de gestos articulatórios). Mas precisamos encontrar formas lúdicas de fazer isso para não ficar cansativo e desmotivador para a criança.
S: SEQUÊNCIA. A criança com Apraxia apresenta muita dificuldade para sequencializar os movimentos dos articuladores, por isso, ela acaba simplificando falando apenas silabam isoladas (geralmente as últimas) ou apenas as vogais das palavras. Estimular atividades que tenham sequencias de movimentos é sempre muito bacana!
T: TREINAR TREINAR TREINAR… Apraxia afeta o planejamento motor. E como toda habilidade motora que vamos aprender, precisamos de treino, muito treino!
U: UVA….palavras com menos silabas são mais fáceis, podemos começar com elas. Outros exemplos: papa, mama, dá, pepa, ect..
V: VOLUNTÁRIO. Apraxia afeta o controle voluntário dos movimentos da fala, demanda consciência do movimento. A criança pode conseguir fazer um determinado movimento inconscientemente (por exemplo, estalar a língua, como imitando um cavalinho), mas não irá conseguir fazer o mesmo movimento sob comando (exige controle voluntário, que ela tem muita dificuldade).
W: WHEN? Traduzindo do Inglês..QUANDO? Quando minha criança irá falar? Pergunta complexa e que depende de muitos fatores.
X: EXTRA. Atividades extras, como esportes, podem ser benéficas! Tirar um cochilo, descansar um pouquinho antes das terapias… e BRINCAR, a agenda de uma criança com Apraxia é “cheia”, e elas também precisar de lazer.
Y: YES – SIM! Sim, o desafio é grande, mas juntos podemos vencer a Apraxia.
Z: ZANGADA. A criança com Apraxia fica zangada, irritada, desmotivada quando solicitamos algo que ela ainda não dá conta de fazer, de falar, de responder. Lembre-se que a criança com Apraxia não fala porque ela é mimada ou porque “os pais não estimulam”. Elas não falam porque FALAR É UM GRANDE DESAFIO PARA ELAS.
Fonte: http://apraxiabrasil.org/%EF%BB%BFabc-da-apraxia-de-fala-na-infancia/
(Texto da Dra. Desirée Tavares – Nefropediatra – CRM 11663 | RQE 7589)
Com os avanços nos métodos dos exames de imagem nas últimas décadas, houve um grande aumento na detecção de malformações ainda durante a gestação. Atualmente estima-se que são diagnosticadas 90% das malformações estruturais durante os USG do pré-natal.
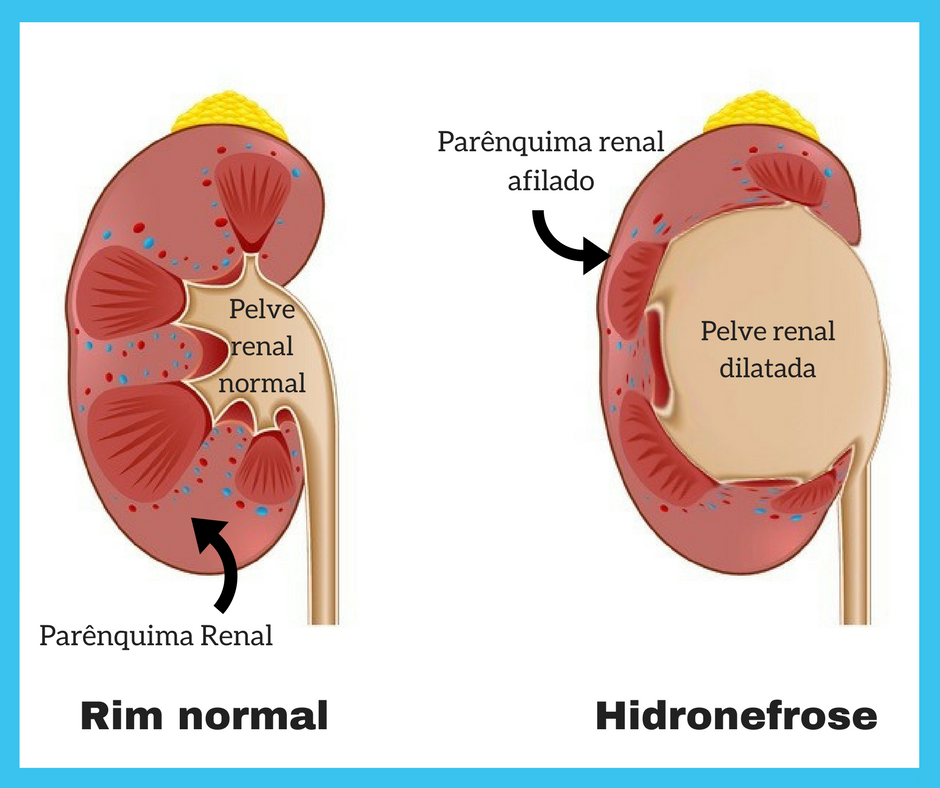
A hidronefrose fetal é uma malformação onde ocorre dilatação da pelve renal, ela pode ser unilateral ou afetar os dois Rins. A prevalência da hidronefrose fetal é de cerca de 2%, sendo persistente após o nascimento, em cerca de 50% desses pacientes.
Com esse avanço no diagnóstico das dilatações renais houve a necessidade de estabelecer quais seriam os critérios para definir quando há uma alteração que exija um seguimento após o nascimento, ou até mesmo alguma intervenção durante a gestação, além de definir quando há necessidade do acompanhamento especializado com nefrologista pediátrico ou urologista/cirurgião pediátrico.
Quando há um diagnóstico de hidronefrose durante o USG morfológico, que geralmente é feito por volta da 20 semana de gestação, há um acompanhamento dessa dilatação, com medidas sequenciais do tamanho da pelve renal, e de outras estruturas do trato urinário, como ureteres e bexiga. Considera-se de maior risco as dilatações maiores que 10mm. Outros fatores de risco associados são: dilatação bilateral, dilatação grave unilateral (pelve > 15mm), oligodramnio (pouco líquido amniótico), afilamento do parenquima renal, dilatação ureteral e alterações na bexiga.
A partir dessa classificacao de risco, será programada a necessidade de investigação após o nascimento. Quando há fatores de risco associados há a necessidade de uma avaliação especializada, para definição diagnostica e início de tratamento adequado para prevenir perda futura de função renal. Nos casos em que há dilatação leve, unilateral, sem outras alterações, o pediatra poderá fazer o acompanhamento inicial, com realização de um USG após o nascimento, já que em metade dos bebês diagnosticados com hidronefrose ela será apenas transitória. E se achar necessário irá encaminhar para seguimento com o especialista.
Os exames solicitados após confirmação do diagnóstico serão definidos de acordo com cada caso, e não necessariamente, todos precisarão ser feitos. No geral após o USG do bebê confirmando a hidronefrose, será realizada uma cintilografia renal. Na verdade existem 2 tipos de cintilografia renal, uma que nos dá informações sobre a função dos rins e outra que nos dá indicação de que as vias urinárias, ou seja, todo o trajeto que a urina percorre desde sua formação até sua eliminação, está pervio. São exames de medicina nuclear, com necessidade de punção de um acesso venoso para aplicação da medicação que será vista na leitura do exame. Importante lembrar que essa medicação não é um contraste.
Outro exame que poderá ser solicitado é a uretrocistografia miccional, este exame nos mostra a anatomia interna da bexiga e também o aspecto da uretra, além de fazer o diagnóstico da presença de refluxo vesico-ureteral, que é quando há retorno de urina da bexiga para dentro do rim. É também um exame invasivo, onde o contraste é colocado na bexiga através de uma sondagem da uretra.
Em alguns poucos casos pode haver a necessidade de outros exames para estudo anatômicos do trato urinário, como urotomografia ou ressonância magnética.
Como são exames invasivos, com alguma carga de radiação, e alguns até com necessidade de sedação da criança, devem ser solicitados com certos critérios. Hoje em dia já não se recomenda uma avaliação igual para todas as crianças, cada caso deverá ser orientado de acordo com sua necessidade e diagnóstico mais provável.
Se você foi diagnosticada com alteração renal do seu bebê, converse com seu obstetra e com o pediatra que fará o acompanhamento do seu filho, ou agente uma consulta com um Nefropediatra, mesmo durante a gestação, para tirar dúvidas e já planejar o seguimento do quadro.
Tédio e Tempo livre estimulam a criatividade das crianças!
Com grande parte do seu tempo passado na escola e gasto na realização da lição de casa, muitas crianças acumulam sobrecarga de atividades. Sobra pouquíssimo tempo livre. E isso impacta profundamente o desenvolvimento infantil. Estamos criando adultos menos criativos, mais robotizados, que precisam estar ocupados o tempo todo e que sentem que está sempre faltando alguma coisa.
Além da sobrecarga de atividades, muitas vezes os espaços entre uma atividade e outra são preenchidos com excesso de tecnologia, como jogos, celulares e tablets.
O problema é o superestímulo que eles fornecem. Por meio desses aparelhos, a criança se acostuma a vivenciar tudo muito rápido. Então, qualquer coisa com menos velocidade vai entediar. Além disso, esses eletrônicos proporcionam uma continuidade que é ao mesmo tempo cômoda e alienante: quando um vídeo termina, outro começa em seguida. Quando a criança passa uma fase do jogo, a próxima se inicia imediatamente. Não há uma pausa sequer para pensar se quer continuar ali ou não. Então, ela acaba entrando em um modo automático de entretenimento.
Ter tempo para não fazer nada é essencial para que as crianças adquiram habilidades que vão fazer a diferença em toda a sua vida. É preciso entender que a criança precisa ficar um pouco sozinha, para fazer as coisas no seu tempo e desenvolver a criatividade, ou simplesmente aprender a tolerar esse momento sem aflição.
Quando estamos sem nada para fazer, nosso cérebro constrói conexões. É quando ele elabora os estímulos que recebemos ao longo do dia: tudo o que ouvimos, vimos e sentimos.
Devemos resistir ao impulso de (sempre) querer proporcionar atividades para a criança e interferir o mínimo possível, dando à criança a chance de encontrar mecanismos para se auto entreter; seja desenhando, lendo, brincando ou simplesmente aprendendo a ficar numa boa em sua própria companhia, sem sentir angústia por não estar ocupada.
Às vezes, a melhor forma de aproveitar o tempo é estar aberto e não fazer nada: contemplar o céu, sentir o tapete macio, fechar os olhos e ouvir os sons ao redor. É assim que a criança vai aprender a encontrar pequenas alegrias em cada momento da vida e saber aproveitar a cabeça livre para ter grandes ideias, grandes projetos. Hoje e no futuro!
(Fonte: revistacrescer.globo.com/Criancas/Comportamento/noticia/2017/02/tedio-saiba-por-que-ele-e-importante-para-o-seu-filho.html)
Colite é uma inflamação no intestino. Na colite alérgica, essa inflamação é causada pelo contato de proteínas alergênicas alimentares com o intestino, provocando lesões microscópicas e sofrimento intestinal.
A principal causa de colite alérgica em bebês e crianças é a ALERGIA A PROTEÍNA DO LEITE DE VACA (APLV).
E a principal manifestação da colite alérgica é DIARREIA COM SANGUE E MUCO.
Portanto, na colite alérgica, o paciente pode apresentar qualquer um desses SINAIS E SINTOMAS:
DIARREIA (que é o aumento do número de evacuações e/ou a mudança da consistência das fezes para mais amolecidas);
FEZES COM SANGUE E MUCO;
CÓLICAS INTESTINAIS INTENSAS;
DISTENSÃO ABDOMINAL (BARRIGA MUITO INCHADA);
IRRITABILIDADE INTENSA.
É importante frisar que MUCO ISOLADO não é considerado reação alérgica de colite, ou seja, se a criança apresentar muco (catarro) nas fezes sem outros sintomas é considerado normal. Mas se apresentar fezes com muco e sangue ou presença de muco nas fezes e cólicas intensas ou muco nas fezes e irritabilidade intensa, ou seja, fezes com muco e mais algum outro sintoma, aí sim é considerado reação alérgica.
O bebê com APLV não mediada por IGE (quando não há produção do Anticorpo IgE), geralmente precisa de um período entrando em contato com leite para apresentar os sintomas da colite, esse tempo varia de 7 dias a 2 meses em média, mas pode demorar mais. Esse contato pode ser direto ao ingerir leite (fórmulas para lactentes) ou indireta, através da ingestão de leite materno e a mãe consumindo leite, derivados e alimentos contendo leite.
O tratamento da colite alérgica é a exclusão do alimento alergênico da dieta, no caso da APLV, a proteína do leite de vaca deve ser retirada da dieta por um período que varia de 3 meses a 5 anos.
Se seu filho apresenta esse quadro clínico, procure um gastropediatra para acompanhamento e tratamento.
Dra. Daniela Mendonça (CRM SC 20908) é médica Gastropediatra na Clínica CLIPI.
Para agendar uma consulta ligue (47) 3367-2727 | Piso Superior.
CLIPI | Clínica Pediátrica Integrada e Centro de Vacinas
Por que não devemos engrossar o leite das crianças com farinhas industrializadas?
Pelo simples fato de que estas farinhas “engrossantes” geralmente são compostas por uma base de cereais (farinha de arroz, aveia, milho, etc), além de vários outros ingredientes e principalmente o açúcar. O açúcar não deve ser oferecido para crianças menores de dois anos.
O açúcar é o maior problema destes produtos, observe os rótulos, o açúcar está como segundo ingrediente em maior quantidade. Mesmo que estas farinhas contenham vitaminas e minerais, a quantidade de açúcar é muito grande, tornando este aditivo muito mais prejudicial do que seus possíveis benefícios. Com isto a criança vai apenas engordar e não necessariamente terá mais saúde!
O consumo de açúcar aumenta o risco de desenvolver diabetes, obesidade, cáries e outros problemas relacionados. Além disso, já é comprovado que o açúcar vicia, as papilas gustativas ficam viciadas, elas sempre querem o doce; o açúcar também estimula a liberação de serotonina, que é o hormônio do bem estar e do bom-humor. Fazendo com que o desejo pelo doce seja cada vez maior.
Não esqueça de escovar os dentes das crianças após cada mamadeira!
Alergia é uma reação do sistema imunológico a algo que ele considera estranho, no caso da APLV, a reação é contra as proteínas do leite de vaca.
O reconhecimento e o diagnóstico ainda são difíceis, uma vez que ainda não há um teste único ou combinação de exames para definição, sendo o diagnóstico na maioria das vezes realizado pelos sintomas clínicos.
Além disso, cada criança pode apresentar uma forma e intensidade diferente da APLV. Os sintomas são variados e podem ser separados conforme o tipo de mecanismo imunológico.
Alergia NÃO mediada por IgE : (não há produção do Anticorpo IgE)
– Sangue e muco nas fezes
– Diarreia persistente
– Vômitos /regurgitações
– Refluxo gastroesofágico
– Baixo ganho de peso
– Distensão abdominal
– Cólicas abdominais intensas
– Irritabilidade extrema
– Assaduras recorrentes ou de difícil tratamento
Alergia mediada dor IgE (Reações Imediatas): (existe produção do Anticorpo IgE)
– Síndrome de alergia oral (fica vermelho ao redor da boca após contato com o leite)
– Anafilaxia gastrointestinal (vômitos e diarreia logo após ingerir leite)
– Urticária (manchas vermelhas na pele)
– Angioedema (incha os olhos e a boca)
– Rinite e conjuntivite alérgicas
– Choque anafilático
Alergia mista (há envolvimento dos dois mecanismos)
– Dermatite atópica
– Asma Brônquica
– Esofagite eosinofílica
O tratamento é NUTRICIONAL, portanto a proteína do leite de vaca deve ser excluída da dieta da criança por um período que pode variar de 6 meses a 5 anos, mas alguns poucos casos por mais tempo.
Atualmente são usados “leites especiais” para a substituição do leite de vaca, que são as fórmulas extensamente hidrolisadas ou à base de aminoácidos, sendo as únicas indicadas para uma dieta adequada em crianças com APLV. Quando o bebê mama leite materno, a dieta de exclusão é feita na mãe e o leite materno sempre deve ser mantido.
Algumas crianças APLV também reagem a proteína da soja e nesses casos, também deve ser retirada da dieta.
O importante é que a maioria das crianças melhoram, ou seja, se tornam tolerantes a proteína do leite de vaca, mas para que isso aconteça é necessário a exclusão da proteína alergênica da dieta por um tempo.
Os pais e a família das crianças com APLV precisam de apoio e informações claras, por isso, procurem um bom pediatra ou gastropediatra ou alergista pediátrico para acompanhar.
Seu filho precisa de uma consulta bem feita e de um profissional competente, atencioso e disponível, que explique sobre a alergia e esteja acessível para as dúvidas e intercorrências que poderão surgir.
(Daniela Mendonça CRM 20908 | RQE 12409)
Saúde mental e qualidade de vida andam juntas!
Com o início do ano letivo se aproximando, queremos chamar a sua atenção para uma questão muito delicada. É fato que, muitas das perturbações vivenciadas por uma pessoa adulta têm sua origem em fatores de risco da infância. Por exemplo, quando uma criança se sente rejeitada na escola ou em determinado grupo social, o risco de desenvolverem um comportamento antissocial, agressivo ou depressivo se eleva, podendo levar a problemas de conduta.
Os pais são os primeiros observadores da saúde e do bem estar da criança, e quando percebem algum problema relacionado ao desenvolvimento, seja ele, motor cognitivo, comportamental ou emocional, devem procurar por orientação especializada.
Consideramos também a importância da escola como parceira na observação de alterações comportamentais e afetivas… Isso porque as crianças e os adolescentes passam um tempo considerável no ambiente escolar. Além disso, pela própria experiência e conhecimento dos padrões funcionais típicos de cada faixa etária, os profissionais da educação podem fazer observações que, talvez os pais ou responsáveis demorassem mais a perceber.
No entanto é preciso muita empatia ao abordar o tema com as famílias, evitando embasamento em conhecimentos genéricos, que acabam atribuindo preocupações desnecessárias sobre comportamentos considerados adequados.
Por isso a parceria se faz tão importante, a escola deve se posicionar como olhos e ouvidos atentos, como mente consciente, observando as crianças tanto em relação ao grupo quanto em relação a si mesmas.
A observação atenciosa e a troca de informações entre a família e a escola são fundamentais.
E caso haja alguma suspeita, ou situações que se apresentem em ambientes diversos, ou sejam notadas por indivíduos distintos, encaminhar a criança para uma avaliação profissional adequada.
O diagnóstico de transtornos mentais cabe ao Psiquiatra, mas quem direciona a criança para ele é a díade escola-família!
Quanto antes for detectado um problema, maiores são as chances de sucesso no tratamento.
A Dra. Cinthya Rodrigues Oliveira Liebert é Médica Psiquiatra da Infância e Adolescência na Clínica Clipi.
Para agendar uma consulta ligue: (47) 3367-2727.
O “Diabetes melito” é uma doença na qual o nível de um açúcar, chamado glicose, está alto no sangue. Isso ocorre pela deficiência de insulina, uma substância (hormônio) produzida pelo pâncreas. A principal função da insulina é fazer com que o açúcar proveniente dos alimentos possa entrar nas células e seja transformado em energia. No diabetes, o açúcar absorvido não consegue entrar nas células devido a falta de insulina. Sem poder entra nas células, o açúcar aumenta sua quantidade no sangue causando a hiperglicemia (glicose elevada no sangue), que é a principal manifestação da doença.
O diabetes que mais acomete crianças e adolescentes é o do tipo 1. Este tipo, é uma doença autoimune causada pela produção de anticorpos que levam a destruição das células do pâncreas que produzem insulina. Por isso, a pessoa portadora desse tipo de diabetes necessita do uso de insulina para mantê-lo controlado. O “diabetes melito” tipo 2 é mais frequente em adultos acima de 35-40 anos. Mas, recentemente, tem-se observado um aumento do número de adolescentes com esse tipo de diabetes devido a crescente prevalência de obesidade nessa faixa etária. No diabetes melito tipo 2 a produção de insulina está presente, mas é incapaz de manter a glicemia normal.
Quando o açúcar não pode entrar nas células devido a falta de insulina, vai aumentando sua quantidade no sangue (hiperglicemia) até chegar a um ponto em que o excesso tem de ser colocado para fora pela urina. Isso faz com que a pessoa passe a urinar várias vezes ao dia e em grande quantidade. Para compensar essa perda de água pela urina, a sede aumenta e a pessoa passa a beber mais água. Como as células não podem usar o açúcar, o organismo tem de usar gordura em substituição a glicose, o que leva a perda de peso. Então, as principais manifestações que fazem pensar que uma criança ou adolescente tenha diabetes são: muita sede, muita fome, perda de peso e aumento da frequência e quantidade de urina.
Fique atento aos sinais e em caso de suspeita procure logo um médico, pois o diagnóstico e o tratamento adequados devem acontecer o mais breve possível.
O Dr. Paulo Roberto F. do Nascimento é Endocrinologista Pediátrico na Clínica Clipi.
Para agendar consultas ligue 3367-2727 | Piso Superior.
Classicamente, o início da puberdade deve ocorrer entre 8 e 13 anos, nas meninas, e no período que vai dos 9 aos 14 anos nos meninos. A puberdades que se inicia, em meninas antes dos 8 anos ou em meninos antes dos 9 anos, é considerada precoce, requerendo investigação e, se necessário tratamento.
O desajuste entre a maturação física e a psicológica é apenas um dos prejuízos impostos pela puberdade precoce. O fato é que há uma tendência secular do amadurecimento sexual cada vez mais cedo e a maior incidência está entre as meninas. Atualmente, a obesidade se destaca como fator de risco, principalmente para as meninas, porque o tecido gorduroso secreta hormônio feminino, podendo resultar no amadurecimento puberal antecipado. Portanto, o aparecimento da glândula mamária em meninas, e o aumento do volume testicular nos meninos, assim como pelos pubianos, ou odor axilar em ambos os sexos, exige uma consulta especializada.
O Dr. Paulo R. F. do Nascimento é o Endocrinologista Pediátrico na Clipi, esta é a especialidade da pediatria responsável pelo diagnóstico, tratamento e acompanhamento das doenças relacionadas às alterações hormonais nessas faixas etárias.
Para agendar uma consulta ligue: (47) 3367-2727.
Clipi – Clínica Pediátrica Integrada e Centro de Vacinas: Rua Francisco Manoel de Souza, 129 Pioneiros | Balneário Camboriú – SC
GASTROENTERITE AGUDA (Dra. Daniela Mendonça – CRM SC 20908).
Com a chegada do verão há uma maior disseminação de enterovírus, que são vírus que têm preferência pelo intestino e por isso causam GASTROENTERITE AGUDA / DIARREIA AGUDA, que é a famosa VIROSE.
Outra causa muito comum de diarreias e vômitos nessa época, é a INTOXICAÇÃO ALIMENTAR devido à má conservação dos alimentos e/ou contaminação dos alimentos após manipulação por pessoas que não realizaram a lavagem das mãos de forma adequada.
Os sintomas são:
– DIARREIA – aumento do número de evacuações e/ou mudança da consistência das fezes para mais amolecidas e líquidas;
– VÔMITOS e NÁUSEAS;
– DOR ABDOMINAL;
– MAL ESTAR GERAL;
– Pode ou não ter FEBRE.
Sintomas com Indicação para ir ao HOSPITAL para atendimento médico:
– Sinais de DESIDRATAÇÃO: Boca seca, Olhos fundos e sem lágrimas, Sem diurese (xixi) há mais de 8 horas, Irritabilidade ou apatia (sonolência);
– VÔMITOS INCOERCÍVEIS (Vômitos constantes que não melhoram mesmo após medicação ou soro de reidratação oral);
– Diarreia com sangue (DISENTERIA)
Tratamento:
O tratamento é repor as perdas por meio da hidratação, que podem ser:
– Hidratação via oral (pela boca) – SORO DE REIDRATAÇÃO ORAL, que deve ser oferecido após cada diarreia e vômito;
– Hidratação endovenosa (soro na veia) nos casos mais graves.
Além disso, a dieta deve ser leve, em pequenas porções várias vezes ao dia.
Em crianças, não se deve dar isotônicos, o ideal é sempre oferecer o soro de reidratação oral, atualmente existem várias formulações com sabores e por isso, com melhor aceitação.
A diarreia aguda pode durar até 14 dias, se não melhorar após esse período, procure o médico (pediatra ou gastropediatra).
A Dra. Daniela Mendonça (CRM SC 20908) é Gastropediatra na Clínica Clipi, para agendar uma consulta ligue: (47) 3367-2727.