É fato que com a chegada do inverno aumenta muito o índice de doenças no ambiente escolar. Também é comprovado que, criança com a Carteira de Vacinação em dia está muito mais protegida!
Os cuidados de higiene, em especial a lavagem das mãos, devem ser praticados e ensinados na escola e também em casa. Crianças com GRIPE ou outras doenças transmissíveis devem ser afastadas da creche ou escola durante o período de transmissibilidade e a vacinação deve estar atualizada, pois muitas destas doenças são prevenidas com a vacina adequada.
Para algumas doenças (por exemplo: meningite, varicela, caxumba, ou aparecimento de vários casos de uma mesma doença na escola) há necessidade de se notificar o serviço de saúde (UBS da região) para que sejam orientadas as medidas preventivas para cada situação.
Fique atento, a saúde das crianças na escola depende de ações que envolvem educadores, famílias, serviços de saúde e comunidade.
Bebês com menos de 6 meses estão em um grupo de alto risco de complicações e mortalidade por H1N1/Influenza. Não leve seu bebê à lugares com aglomeração de pessoas, lave as mãos antes de amamentar, dar mamadeira ou fazer a troca de fradas, mantenha a casa arejada e não permita a visita de pessoas com sintomas de gripe ou resfriado. Lembramos que o leite materno, além de rico em nutrientes é fonte de anticorpos contra vários tipos de doenças!
Já ouviu falar em Estratégia COCOON? Essa estratégia é recomendada pela Academia Americana de Pediatria, pelo Comitê de Vacinas do CDC/EUA, pela Academia Americana de Obstetrícia e Ginecologia, pela Sociedade Brasileira de Pediatria e pela Sociedade Brasileira de Imunizações. Recomenda se a Vacinação da família e dos cuidadores para garantir a proteção do bebê que ainda não pode receber a vacina. Mãe, pai, irmãos, avós e quaisquer outros familiares que convivam ou qualquer outra pessoa que cuide do bebê, devem se vacinar.
Tanto a Vacina Trivalente como a Tetravalente protegem contra o H1N1, a diferença é que a tetravalente protege para mais um tipo de Influenza B.
Vacina da Gripe é TODO ANO!
É importante vacinar-se antes da chegada do inverno!
CLIPI Vacinas
Rua Francisco Manoel de Souza, 129 Pioneiros | Balneário Camboriú – SC.
Telefone: (47) 3344-3646 | WhatsApp:(47) 9 9273-5969.
A FIBROSE Cística (Mucoviscidose) é uma doença genética que afeta um grupo especial de glândulas do organismo (as glândulas exócrinas), fazendo com que as mesmas produzam uma secreção muito espessa, o que atrapalha o funcionamento adequado de vários órgãos do corpo humano, especialmente os pulmões e o sistema digestivo.
Os principais sintomas que levam a suspeita da Fibrose Cística (Mucoviscidose) são:
Tosse crônica;
Pneumonias de repetição;
Secreção (catarro) abundante;
Diarreias constantes;
Fezes com odor forte e presença de óleo;
Dificuldade de ganhar peso;
Apetite voraz;
Transpiração excessivamente salgada.
Caso a criança ou adolescente apresente algum destes sintomas, é necessário fazer um exame, chamado “Teste de Suor”, onde dosagens de nível elevado de cloro no suor vão concluir o diagnóstico.
As manifestações mais freqüentes da Mucoviscidose estão ligadas aos aparelhos digestivo e respiratório.
Digestivo :
Nosso organismo produz a secreção pancreática que ajuda a digerir e absorver os alimentos consumidos. Nas crianças com Mucoviscidose a secreção do pâncreas está comprometida e os pacientes não conseguem fazer digestão normal dos alimentos. Conseqüentemente, as crianças têm um apetite voraz, alimentam-se bem, mas como não conseguem absorver proteínas, gorduras e vitaminas, acabam ficando desnutridas. É comum o aparecimento de diarréia persistente, com gordura (óleo) nas fezes.
Respiratório :
Nos pulmões normais são produzidas secreções continuamente, com a função de limpá-los das impurezas que respiramos. Esta secreção é eliminada de forma imperceptível, continuamente, e engolida sem que se perceba. Na Mucoviscidose, a secreção produzida nos pulmões é extremamente espessa e abundante, o que dificulta sua saída. Como conseqüência, o indivíduo está sempre com os pulmões cheios de secreção (“peito cheio”), o que facilita a ocorrência de infecções pulmonares crônicas e de repetição.
O diagnóstico precoce da fibrose cística, seguido do tratamento indicado, é de grande importância para que o paciente tenha melhor qualidade de vida e bem estar, mesmo convivendo com a doença.
O Teste do Pezinho – É um teste simples, realizado em recém-nascidos, com o objetivo de detectar precocemente doenças infecciosas, metabólicas e genéticas, entre elas a fibrose cística. O Teste do Pezinho não é um diagnóstico definitivo, mas indicador da presença do gene defeituoso. Em caso de resultado positivo, outros exames devem ser realizados para confirmação da doença.
O tratamento da Mucoviscidose é rigoroso, contínuo, e requer abordagem multidisciplinar.
O tratamento leva em conta a idade e grau de evolução da doença no paciente. O foco é a manutenção da nutrição para ganho de peso e crescimento adequados, prevenção e tratamento de infecções nos sistemas respiratório e digestório e estimulação de atividades físicas.
Fonte: Instituto da Criança (ICr) do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo
Fonte: http://fisioterapia.com/tratamento-da-fibrose-cistica/
Regras básicas para a proteção solar das crianças:
IMPORTANTE: Não aplique filtro solar em bebês menores de 6 meses, mantenha-os fora do sol. Assegure-se de que há sombra total nos carrinhos e na cadeirinha do carro. Quando sair na rua, use sempre sombrinhas para o sol.
• Evite o sol entre 10 e 16 horas, quando a radiação solar é mais intensa.
• Proteja a criança com chapéus e roupas. Um bom chapéu de sol deve proteger as orelhas, nariz e lábios. Isso também reduz o risco da criança vir a desenvolver catarata mais tarde.
• Aplique filtro solar com fator de proteção FPS 30 ou mais em todo o corpo da criança.
• Reaplique o filtro solar a cada 2 horas, principalmente quando ele for à água ou transpirar muito.
• Alguns remédios fazem com que a pele fique mais sensível ao sol. Quando o pediatra prescrever alguma medicação, pergunte se o sol deve ser evitado.
• Não se engane com dias nublados. Os raios solares perigosos atravessam as nuvens e a neblina.
• Cuidado com a luz refletida. A luz do sol reflete na areia, no concreto e na água, atingindo a pele, mesmo na sombra.
Ensine às crianças a REGRA DA SOMBRA, assim eles vão aprender desde cedo a evitar o pior horário do sol.
Próximo ao meio dia nossa sombra fica menor do que o tamanho de nosso corpo, é o horário da SOMBRA CURTA. É quando devemos evitar o sol. Quando nossa sombra está maior do que nosso corpo, devemos evitar ficar por muito tempo no sol e usar protetores solares. É o horário da SOMBRA LONGA. As crianças gostam de aprender a identificar os diferentes horários e se acostumam a entender as diferenças entre eles e a importância de evitar o sol entre 10 e 16 horas.
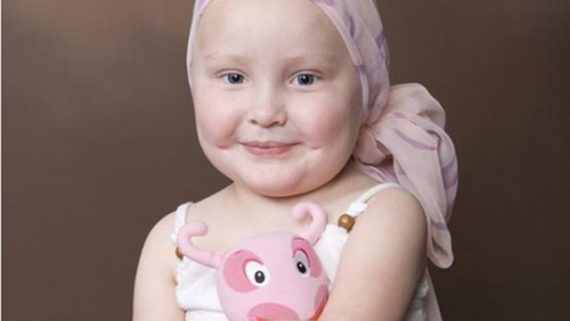
Câncer Infantil: fique atento aos seguintes sintomas que podem indicar a doença:
• Perda de peso – inexplicável e contínua.
• Dor nos ossos e nas articulações.
• Dores de cabeça, acompanhadas de vômitos.
• Caroços que não cedem – costumam aparecer no pescoço, axilas, virilhas e abdome.
• Aumento do volume da barriga.
• Petéquias – pequenas manchas avermelhadas que indicam sangramento dos vasos sanguíneos, geralmente capilares.
• Manchas roxas na pele (hematomas) sem que houvesse pancada no local.
• Brilho esbranquiçado em um dos olhos quando a retina é exposta à luz, como a de flashes.
• Cansaço constante e palidez – Anemia.
• Febre persistente de origem indeterminada ou desconhecida.
• Infecções frequentes, baixa imunidade.
É muito importante fazer o acompanhamento médico pediátrico da criança durante todo o seu desenvolvimento, assim podemos prevenir e nos antecipar para evitar muitas complicações que podem ocorrer nesta fase. O Pediatra é o médico especialista que atende crianças desde o nascimento até a adolescência.
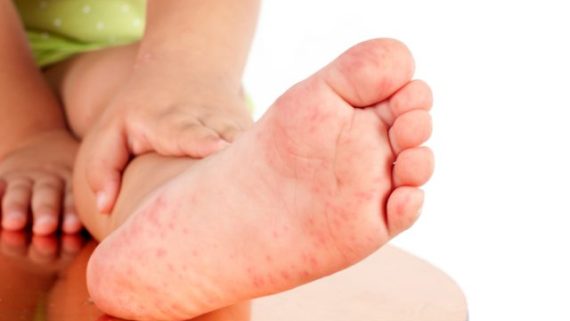
A Síndrome mão-pé-boca é uma doença contagiosa causada pelo vírus Coxsackie da família dos enterovírus, que habitam normalmente o sistema digestivo e também podem provocar estomatites (espécie de afta que afeta a mucosa da boca). As crianças menores de 5 anos correm mais risco de contágio, pois costumam colocar as mãos e objetos na boca.
O período de incubação oscila entre um e sete dias. Na maioria dos casos, os sintomas são leves e podem ser confundidos com os do resfriado comum.
• FEBRE alta nos dias que antecedem o surgimento das lesões;
• Aparecimento na boca, amídalas e faringe de MANCHAS VERMELHAS com vesículas branco-acinzentadas no centro que podem evoluir para ulcerações muito dolorosas; causando dificuldade para engolir e muita salivação.
• Erupção de pequenas BOLHAS em geral nas palmas das mãos e nas plantas dos pés, mas que pode ocorrer também nas nádegas e na região genital.
A transmissão se dá através do contato direto entre as pessoas ou com as fezes, saliva e outras secreções, ou então através de alimentos e de objetos contaminados.
Não existe vacina contra a doença.
Em geral, como ocorre com outras infecções por vírus, ela regride espontaneamente depois de alguns dias. Por isso, na maior parte dos casos, o tratamento é sintomático.
• O ideal é que o paciente permaneça em repouso, tome bastante líquido e alimente-se bem.
• Dê preferência as bebidas geladas, como sucos naturais, chás e água, pois são indispensáveis para manter a boa hidratação do organismo além de facilitarem a deglutição.
• A criança deve ficar em casa, em repouso, enquanto durar a infecção.
• Lave as mãos antes e depois de lidar com a criança doente, ou levá-la ao banheiro.
• O cuidado com a higiene deve ser maior em ambientes escolar, onde as crianças tem contato mais direto umas com as outras e com objetos e brinquedos comuns.
• Não faça automedicação! Consulte seu Pediatra!
fonte: (https://drauziovarella.com.br)
Na gravidez ocorrem várias mudanças metabólicas e hormonais. Uma delas é o aumento da produção de hormônios, principalmente o hormônio lactogênio placentário, que pode prejudicar – ou até mesmo bloquear – a ação da insulina materna.
Para a maioria das gestantes isso não chega a ser um problema, pois o próprio corpo compensa este desequilíbrio, aumentando a fabricação de insulina. Entretanto, nem todas as mulheres reagem desta maneira e algumas delas desenvolvem as elevações glicêmicas características do diabetes gestacional.
Por isso, é tão importante detectar o distúrbio, o mais cedo possível, para preservar a saúde da mãe e do bebê. O tratamento do diabetes gestacional tem por objetivo diminuir a taxa de macrossomia – os grandes bebês, filhos de mães diabéticas – evitar a queda do açúcar do sangue do bebê ao nascer e diminuir a incidência da cesariana.
Para a mãe, além de aumento do risco de cesariana, o diabetes gestacional pode estar associado à toxemia, uma condição da gravidez que provoca pressão alta e geralmente pode ser detectado pelo aparecimento de um inocente inchaço das pernas, mas que pode evoluir para a eclampsia, com elevado risco de mortalidade materno-fetal e parto prematuro.
Diante de tantos riscos potenciais, é essencial que as futuras mamães façam exames para checar a taxa de açúcar no sangue durante o pré-natal. As grávidas devem fazer o rastreamento do diabetes entre a 24ª e a 28ª semana de gestação.
Mulheres que integram o grupo de risco do diabetes devem fazer o teste de tolerância glicêmica, antes, a partir da 12ª semana de gestação. Os exames são fundamentais para um diagnóstico preciso, porque os sintomas da doença não ficam muito claros durante a gravidez. Muitos sintomas se confundem com os da própria gestação, como vontade de urinar a todo o momento, sensação de fraqueza e aumento do apetite.
Após o parto, geralmente o diabetes desaparece, mas essas pacientes têm grande risco de sofrerem o mesmo transtorno em gestações futuras e 20-40% de chance de se tornarem definitivamente diabéticas nos próximos 10 anos. Além das complicações no pós-parto imediato, estudos demonstraram que os fetos macrossômicos, têm risco aumentado de desenvolverem obesidade e diabetes durante a adolescência, por isso, os cuidados com a alimentação prosseguem após o parto, para mãe e filho.
http://guiadobebe.uol.com.br/diabetes-gestacional/
O QUE É A FUMAÇA DO CIGARRO?
A fumaça do cigarro é uma mistura de aproximadamente 4.720 substâncias tóxicas diferentes que atuam sobre os mais diversos sistemas e órgãos e contém mais de 60 cancerígenos.
O QUE É FUMANTE PASSIVO?
É o indivíduo que convive com fumantes e respira a fumaça de derivados do tabaco em ambientes fechados. Pesquisas mostram que o tabagismo passivo é estimado como a 3ª maior causa de morte evitável no mundo, só perdendo para o tabagismo ativo e o consumo excessivo de álcool.
CONSEQUÊNCIAS PARA A CRIANÇA
A criança exposta continuamente a um ambiente de fumantes pode sofrer consequências por toda a sua vida, tais como:
- menor estatura
- retardo no desenvolvimento mental
- maior ocorrência de doenças respiratórias (pneumonia, bronquites, tosse e outros)
- agravamento de processos alérgicos (rinites, chiado no peito, crises asmáticas), diminuição da capacidade pulmonar
FUMO E GRAVIDEZ
Fumar durante a gravidez traz sérios riscos para a gestante como também aumenta o risco de mortalidade fetal e infantil, tais como:
- abortamentos espontâneos
- mortes fetais e de recém-nascidos
- gravidez tubária
- placenta prévia
- deslocamento prematuro da placenta
- episódios de sangramento
A gestante fumante apresenta mais complicações durante o parto e têm o dobro de chances de ter um bebê de menor peso e menor comprimento quando comparada à gestante que não fuma.
FUMO E O BEBÊ
A nicotina também está presente no leite materno de mamães fumantes. Nesses casos, após cada mamada, o bebê poderá apresentar agitação, choro, vômito e até mesmo alterações de seu ritmo cardíaco.
A Dra. Roberta Dequi é médica Pneumologista Pediátrica da CLIPI, você pode agendar sua consulta pelo telefone: (47) 3367-2727 ou WhhatsApp: (47) 9 8485-2727.
O que é o TDAH?
O Transtorno do Déficit de Atenção com Hiperatividade (TDAH) é um transtorno neurobiológico, de causas genéticas, que aparece na infância e frequentemente acompanha o indivíduo por toda a sua vida. Ele se caracteriza por sintomas de desatenção, inquietude e impulsividade. Ele é chamado às vezes de DDA (Distúrbio do Déficit de Atenção). Em inglês, também é chamado de ADD, ADHD ou de AD/HD.
Existe mesmo o TDAH?
Ele é reconhecido oficialmente por vários países e pela Organização Mundial da Saúde (OMS). Em alguns países, como nos Estados Unidos, portadores de TDAH são protegidos pela lei quanto a receberem tratamento diferenciado na escola.
Não existe controvérsia sobre a existência do TDAH?
Não, nenhuma. Existe inclusive um Consenso Internacional publicado pelos mais renomados médicos e psicólogos de todo o mundo a este respeito. Consenso é uma publicação científica realizada após extensos debates entre pesquisadores de todo o mundo, incluindo aqueles que não pertencem a um mesmo grupo ou instituição e não compartilham necessariamente as mesmas idéias sobre todos os aspectos de um transtorno.
Por que algumas pessoas insistem que o TDAH não existe?
Pelas mais variadas razões, desde inocência e falta de formação científica até mesmo má-fé. Alguns chegam a afirmar que “o TDAH não existe”, é uma “invenção” médica ou da indústria farmacêutica, para terem lucros com o tratamento.
No primeiro caso se incluem todos aqueles profissionais que nunca publicaram qualquer pesquisa demonstrando o que eles afirmam categoricamente e não fazem parte de nenhum grupo científico. Quando questionados, falam em “experiência pessoal” ou então relatam casos que somente eles conhecem porque nunca foram publicados em revistas especializadas. Muitos escrevem livros ou têm sítios na Internet, mas nunca apresentaram seus “resultados” em congressos ou publicaram em revistas científicas, para que os demais possam julgar a veracidade do que dizem.
Os segundos são aqueles que pretendem “vender” alguma forma de tratamento diferente daquilo que é atualmente preconizado, alegando que somente eles podem tratar de modo correto.
Tanto os primeiros quanto os segundos afirmam que o tratamento do TDAH com medicamentos causa consequências terríveis. Quando a literatura científica é pesquisada, nada daquilo que eles afirmam é encontrado em qualquer pesquisa em qualquer país do mundo. Esta é a principal característica destes indivíduos: apesar de terem uma “aparência” de cientistas ou pesquisadores, jamais publicaram nada que comprovasse o que dizem.
O TDAH é comum?
Ele é o transtorno mais comum em crianças e adolescentes encaminhados para serviços especializados. Ele ocorre em 3 a 5% das crianças, em várias regiões diferentes do mundo em que já foi pesquisado. Em mais da metade dos casos o transtorno acompanha o indivíduo na vida adulta, embora os sintomas de inquietude sejam mais brandos.
Quais são os sintomas de TDAH?
O TDAH se caracteriza por uma combinação de dois tipos de sintomas:
1) Desatenção
2) Hiperatividade-impulsividade
O TDAH na infância em geral se associa a dificuldades na escola e no relacionamento com demais crianças, pais e professores. As crianças são tidas como “avoadas”, “vivendo no mundo da lua” e geralmente “estabanadas” e com “bicho carpinteiro” ou “ligados por um motor” (isto é, não param quietas por muito tempo). Os meninos tendem a ter mais sintomas de hiperatividade e impulsividade que as meninas, mas todos são desatentos. Crianças e adolescentes com TDAH podem apresentar mais problemas de comportamento, como por exemplo, dificuldades com regras e limites.
Em adultos, ocorrem problemas de desatenção para coisas do cotidiano e do trabalho, bem como com a memória (são muito esquecidos). São inquietos (parece que só relaxam dormindo), vivem mudando de uma coisa para outra e também são impulsivos (“colocam os carros na frente dos bois”). Eles têm dificuldade em avaliar seu próprio comportamento e quanto isto afeta os demais à sua volta. São freqüentemente considerados “egoístas”. Eles têm uma grande freqüência de outros problemas associados, tais como o uso de drogas e álcool, ansiedade e depressão.
Quais são as causas do TDAH?
Já existem inúmeros estudos em todo o mundo – inclusive no Brasil – demonstrando que a prevalência do TDAH é semelhante em diferentes regiões, o que indica que o transtorno não é secundário a fatores culturais (as práticas de determinada sociedade, etc.), o modo como os pais educam os filhos ou resultado de conflitos psicológicos.
Estudos científicos mostram que portadores de TDAH têm alterações na região frontal e as suas conexões com o resto do cérebro. A região frontal orbital é uma das mais desenvolvidas no ser humano em comparação com outras espécies animais e é responsável pela inibição do comportamento (isto é, controlar ou inibir comportamentos inadequados), pela capacidade de prestar atenção, memória, autocontrole, organização e planejamento.
O que parece estar alterado nesta região cerebral é o funcionamento de um sistema de substâncias químicas, chamadas neurotransmissores (principalmente dopamina e noradrenalina), que passam informação entre as células nervosas (neurônios).
Existem causas que foram investigadas para estas alterações nos neurotransmissores da região frontal e suas conexões.
- A) Hereditariedade:
Os genes parecem ser responsáveis não pelo transtorno em si, mas por uma predisposição ao TDAH. A participação de genes foi suspeitada, inicialmente, a partir de observações de que nas famílias de portadores de TDAH a presença de parentes também afetados com TDAH era mais frequente do que nas famílias que não tinham crianças com TDAH. A prevalência da doença entre os parentes das crianças afetadas é cerca de 2 a 10 vezes mais do que na população em geral (isto é chamado de recorrência familial).
Porém, como em qualquer transtorno do comportamento, a maior ocorrência dentro da família pode ser devido a influências ambientais, como se a criança aprendesse a se comportar de um modo “desatento” ou “hiperativo” simplesmente por ver seus pais se comportando desta maneira, o que excluiria o papel de genes. Foi preciso, então, comprovar que a recorrência familial era de fato devida a uma predisposição genética, e não somente ao ambiente. Outros tipos de estudos genéticos foram fundamentais para se ter certeza da participação de genes: os estudos com gêmeos e com adotados. Nos estudos com adotados comparam-se pais biológicos e pais adotivos de crianças afetadas, verificando se há diferença na presença do TDAH entre os dois grupos de pais. Eles mostraram que os pais biológicos têm 3 vezes mais TDAH que os pais adotivos.
Os estudos com gêmeos comparam gêmeos univitelinos e gêmeos fraternos (bivitelinos), quanto a diferentes aspectos do TDAH (presença ou não, tipo, gravidade etc…). Sabendo-se que os gêmeos univitelinos têm 100% de semelhança genética, ao contrário dos fraternos (50% de semelhança genética), se os univitelinos se parecem mais nos sintomas de TDAH do que os fraternos, a única explicação é a participação de componentes genéticos (os pais são iguais, o ambiente é o mesmo, a dieta, etc.). Quanto mais parecidos, ou seja, quanto mais concordam em relação àquelas características, maior é a influência genética para a doença. Realmente, os estudos de gêmeos com TDAH mostraram que os univitelinos são muito mais parecidos (também se diz “concordantes”) do que os fraternos, chegando a ter 70% de concordância, o que evidencia uma importante participação de genes na origem do TDAH.
A partir dos dados destes estudos, o próximo passo na pesquisa genética do TDAH foi começar a procurar que genes poderiam ser estes. É importante salientar que no TDAH, como na maioria dos transtornos do comportamento, em geral multifatoriais, nunca devemos falar em determinação genética, mas sim em predisposição ou influência genética. O que acontece nestes transtornos é que a predisposição genética envolve vários genes, e não um único gene (como é a regra para várias de nossas características físicas, também). Provavelmente não existe, ou não se acredita que exista, um único “gene do TDAH”. Além disto, genes podem ter diferentes níveis de atividade, alguns podem estar agindo em alguns pacientes de um modo diferente que em outros; eles interagem entre si, somando-se ainda as influências ambientais. Também existe maior incidência de depressão, transtorno bipolar (antigamente denominado Psicose Maníaco-Depressiva) e abuso de álcool e drogas nos familiares de portadores de TDAH.
- B) Substâncias ingeridas na gravidez:
Tem-se observado que a nicotina e o álcool quando ingeridos durante a gravidez podem causar alterações em algumas partes do cérebro do bebê, incluindo-se aí a região frontal orbital. Pesquisas indicam que mães alcoolistas têm mais chance de terem filhos com problemas de hiperatividade e desatenção. É importante lembrar que muitos destes estudos somente nos mostram uma associação entre estes fatores, mas não mostram uma relação de causa e efeito.
- C) Sofrimento fetal:
Alguns estudos mostram que mulheres que tiveram problemas no parto que acabaram causando sofrimento fetal tinham mais chance de terem filhos com TDAH. A relação de causa não é clara. Talvez mães com TDAH sejam mais descuidadas e assim possam estar mais predispostas a problemas na gravidez e no parto. Ou seja, a carga genética que ela própria tem (e que passa ao filho) é que estaria influenciando a maior presença de problemas no parto.
- D) Exposição a chumbo:
Crianças pequenas que sofreram intoxicação por chumbo podem apresentar sintomas semelhantes aos do TDAH. Entretanto, não há nenhuma necessidade de se realizar qualquer exame de sangue para medir o chumbo numa criança com TDAH, já que isto é raro e pode ser facilmente identificado pela história clínica.
- E) Problemas Familiares:
Algumas teorias sugeriam que problemas familiares (alto grau de discórdia conjugal, baixa instrução da mãe, famílias com apenas um dos pais, funcionamento familiar caótico e famílias com nível socioeconômico mais baixo) poderiam ser a causa do TDAH nas crianças. Estudos recentes têm refutado esta idéia. As dificuldades familiares podem ser mais consequência do que causa do TDAH (na criança e mesmo nos pais). Problemas familiares podem agravar um quadro de TDAH, mas não causá-lo.
fonte: http://www.tdah.org.br/sobre-tdah/o-que-e-o-tdah.html