Recomendações da Sociedade Brasileira de Pediatria para mãe que amamentam e apresentem a Gripe A (H1N1- Gripe Suína).
A gripe A é causada por um vírus denominado H1N1 que se transmite de pessoa a pessoa, como a gripe comum;
A amamentação é uma fonte segura e confiável de alimento, apresentando uma infinidade de células e anticorpos que combatem várias doenças, ajudando a proteger os bebês contra germes e enfermidades (lembrar que as fórmulas não transmitem proteção contra doenças);
O leite materno pode oferecer proteção adicional ao bebê contra complicações da gripe, como sintomas respiratórios severos, diarréia, outras infecções gastrointestinais e desidratação;
O risco da gripe A – H1N1 (suína) ser transmitida pelo leite materno ainda é desconhecido;
Relatos de gripes sazonais transmitidas através do aleitamento materno são raros e quando a mãe começa a apresentar sinais de síndrome gripal, na verdade o bebê já esteve exposto;
O DCAM da SBP recomenda a manutenção da amamentação em casos de nutrizes doentes pela nova gripe. Entretanto, recomendamos as seguintes medidas cautelares:
- A nutriz deve usar máscaras durante a amamentação e lavar frequentemente as suas mãos com água e sabão, podendo usar o álcool gel em seguida, deixando que seque naturalmente, principalmente antes de amamentar;
- Lavar com frequência, também as mãos dos bebês;
- Evitar o uso de chupetas e bicos que podem ser veículos de transmissão. Em caso de uso, deve-se fervê-los com frequência;
- Caso a nutriz esteja muito doente e enfraquecida, e não consegue amamentar, sugere-se alguém da família, sadio, após lavar as mãos e com máscara, para ajudar na ordenha. Oferecer o leite materno ao bebê pela técnica do copinho (nunca por chucas ou mamadeiras). Consulte a técnica de uso do copinho no site da SBP: http://www.sbp.com.br/show_item2.cfm?id_categoria=21&id_detalhe=1722&tipo_detalhe=s;
- Adultos e crianças afetados devem manter nariz e boca cobertos ao tossir ou espirrar e ainda, a higiene nasal deve ser realizada de forma mais segura com lenços descartáveis.
Fonte: http://www.febrasgo.org.br/site/?p=863
Uso do repelente de insetos em crianças
- Evitando os mosquitos (1)
- Proteção mecânica: utilize roupas com as mangas longas e calças compridas. As roupas finas não impedem as picadas, preferir tecidos de trama mais fechada e mais grossos. Evite roupas escuras (atraem mais insetos) e as roupas que ficam muito coladas ao corpo pois elas permitem a picada. O uso de perfumes pode atrair alguns insetos e deve ser evitado nas crianças. Algumas roupas já vêm tratadas com substâncias repelentes (geralmente artigos esportivos como camisas para camping e pesca).
- Nos períodos do nascer e do pôr do sol as janelas devem ficar fechadas, o que reduz a entrada de muitos mosquitos. Os mosquitos como o Aedes atacam mais durante as primeiras horas da manhã e no final da tarde, mas podem picar à noite se houver suficiente luz artificial. São encontrados em locais abertos e possuem predileção pelo tornozelo, então a criança deve ser protegida quando está brincando fora de casa, com roupas que cubram esta parte do corpo
(2). O uso do ar condicionado ajuda a manter os mosquitos afastados.
- Existem produtos que podem ser utilizados nas roupas como a permetrina 0,5% em spray para ser aplicada APENAS nas roupas e telas de janelas e NÃO diretamente sobre a pele).
- Instalação de telas e mosquiteiros. Eles podem ser tratados com a permetrina em spray ou alguns já estão disponíveis com a substância com ação repelente.
- A dedetização por empresa especializada reduz a quantidade de mosquitos na casa, mas eve-se seguir todas as orientações de tempo de afastamento da casa e limpeza após a sua realização.
- Os repelentes elétricos (com liberação de inseticidas) são úteis e diminuem a entrada dos mosquitos quando colocados próximos das janelas e portas. Deve-se tomar cuidado com os repelentes líquidos que podem ser retirados da tomada pela criança e acidentalmente ingeridos.
- Aparelhos ultrassônicos ou que emitem luzes não possuem eficácia comprovada.
- Realizar a limpeza do terreno da casa e, se possível, de terrenos, praças ou casas próximas, além da retirada de lixo e entulhos que possam acumular água parada que servem como local de criação de novos mosquitos.
- Uso de repelentes: os repelentes tópicos podem ser usados para passeios em locais com maior número de insetos como praias, fazendas e chácaras, não devendo ser utilizado durante o sono ou por períodos prolongados. Na tabela 1 (3), constam alguns dos repelentes existentes no Brasil e suas respectivas concentrações da substância ativa. Eles atuam formando uma camada de vapor com odor que afasta os insetos. Sua eficácia pode ser alterada pela concentração da substância ativa, por substâncias exaladas pela própria pele, fragrâncias florais, umidade, gênero (menor eficácia em mulheres), de modo que um repelente não protege de maneira igual a todas as pessoas.
- Abaixo de 6 meses – não há estudos nessa faixa etária sobre segurança dos repelentes extrapola-se o uso dos recomendados para bebês acima de 6 meses em caso de exposição inevitável e com orientação médica.
- Acima dos 6 meses – IR3535 – protege por cerca de 4 horas. É usado na Europa há vários anos e, em concentrações de 20% é eficaz, mas os estudos diferem quanto ao período de ação contra o Aedes aegypti que parece ser muito curto.
- Acima de 2 anos – os que contém DEET são os mais utilizados. Quanto maior a concentração da substância, mais longa é a duração do seu efeito, com um platô entre 30 e 50%. Uma formulação com cerca de 5% de DEET confere proteção por aproximadamente 90 minutos, com 7% de DEET a proteção dura quase 2 horas e com 20% de DEET a proteção é de 5 horas. A concentração máxima para uso em crianças varia de país para país: nos EUA a Academia Americana de Pediatria recomenda concentrações de até 30% para crianças acima de 2 anos. A Sociedade Canadense de Pediatria preconiza repelentes com até 10% de DEET para crianças de 6 meses a 12 anos e autores franceses, concentrações de até 30% para crianças entre 30 meses e 12 anos. Há consenso quanto a se evitar a aplicação em crianças menores de 6 meses. A maioria dos repelentes disponíveis no Brasil possui menos de 10% de DEET.
A restrição da concentração de DEET a 15% ou menor baseada na toxicidade em animais pode resultar em doses insuficientes para a prevenção de doenças potencialmente graves (4) como a Dengue e a Zika a. Assim, o risco da toxicidade deve ser devidamente pesado em relação ao risco da doença. A associação de baixas concentrações de DEET com outros inseticidas está em estudo e parece ser promissora para evitar a resistência aos repelentes atualmente disponíveis. (5)
- Icaridina – em concentrações de 10% confere proteção por 3 a 5 horas e a 20%, de 8 a 10 horas. Deriva da pimenta e permite aplicações mais espaçadas que o DEET, com eficácia comparável. Parece ser mais potente contra o Aedes Aegypti do que o DEET e o IR3535 e está liberado para uso acima de 2 anos.
- Óleos naturais: são os mais antigos repelentes conhecidos e parecem ter eficácia razoável. Porém, por serem altamente voláteis (evaporam rápido), protegem por pouco tempo. Um estudo mostrou que o óleo de soja a 2% conferiu proteção contra o Aedes por quase 1 hora e meia. O óleo de citronela por evaporar muito rápido, fornece proteção muito curta. Óleo de andiroba puro mostrou ser muito menos efetivo que o DEET. Óleo de capim-limão teve seu princípio ativo isolado (PMD) e em concentração de 30% é comparável ao DEET a 20%, sendo o mais efetivo dos óleos naturais.
- Esses produtos podem causar reações alérgicas locais e sistêmicas e devem ser usados com cautela e, preferencialmente, com a orientação do Pediatra.
- Atenção ao utilizar pulseiras de citronela, pois além da baixa eficácia(6) já foram relatados casos de alergia no local do contato com a pele.
- Orientação quanto à aplicação dos repelentes:
- NUNCA aplicar na mão da criança para que ela mesma espalhe no corpo. Elas podem esfregar os olhos ou mesmo colocar a mão na boca.
- Aplicar a quantidade e intervalo recomendados pelo fabricante, lembrando que a maioria dos repelentes atuam até 4cm do local da aplicação.
- NÃO aplicar próximo da boca, nariz, olhos ou sobre machucados na pele e seguir as orientações do fabricante guardando a bula ou embalagem para posterior consulta, em caso de ingestão ou efeitos adversos.
- Assim que não for mais necessário o repelente deve ser retirado com um banho com água e sabonete.
- NÃO permitir que a criança durma com o repelente aplicado. Apesar de seguro se usado corretamente o repelente é uma substância química e pode causar reações alérgicas ou intoxicações na criança quando utilizado em excesso.
- Em locais muito quentes (temperaturas maiores que 30 graus) ou em crianças que suam muito, os fabricantes recomendam reaplicações mais frequentes.
- Repelentes com hidratantes ou protetores solares devem ser evitados, pois essas associações não são recomendadas em crianças. Os repelentes reagem com os protetores solares e acabam por reduzir o efeito do protetor quando aplicados juntos. Pode-se aplicar o protetor solar e após 20 a 40 minutos realizar a aplicação do repelente escolhido.
- A apresentação em loção cremosa é mais segura do que a apresentação em spray e deve ser preferida nas crianças.
Caxumba é uma doença infecciosa causada por um vírus da família dos Paramyxovirus, que provoca inflamação não só nas glândulas parótidas, mas também nas glândulas submaxilares e sublinguais.
Na maior parte das vezes, a infecção se manifesta na infância, nos meses de inverno e no começo da primavera.
Embora seja uma enfermidade de evolução benigna, em alguns casos podem ocorrer as seguintes complicações: inflamação dos testículos e dos ovários (que pode resultar em esterilidade), meningite asséptica, pancreatite, neurite e surdez.
O período de incubação varia de 14 a 25 dias. A transmissão se dá pelo contato direto com as secreções das vias aéreas superiores da pessoa infectada, a partir de dois dias antes até nove dias depois do aparecimento dos sintomas.
Raros são os casos de reinfecção pelo vírus da caxumba. Em geral, uma vez infectada, a pessoa adquire imunidade contra a doença. No entanto, se a infecção se manifestou apenas de um lado, o outro pode ser afetado em outra ocasião.
Sintomas
Inchaço e dor na parótida e nas outras glândulas salivares infectadas (localizadas embaixo da mandíbula), dor muscular e ao engolir, febre, mal-estar, inapetência são sintomas da infecção, menos intensos nas crianças do que nos adultos.
Os seguintes sinais sugerem complicações da doença e exigem assistência médica imediata:
* dor e inchaço nos testículos (orquite) e na região dos ovários (ooforite);
* náuseas, vômitos, dor no abdômen superior (pancreatite);
* rigidez na nuca, dor de cabeça e prostração (meningite).
Contágio
Altamente contagiosa, a caxumba é causada pelo vírus Paramyxovirus, transmitido por contato direto com gotículas de saliva ou perdigotos de pessoas infectadas. Costumam ocorrer surtos da doença no inverno e na primavera e as crianças são as mais atingidas.
Prevenção
A melhor maneira de evitar a caxumba é através da vacinação aos 12 e 15 meses de vida. Caso uma pessoa seja afetada, ela não deve comparecer à escola ou ao trabalho durante nove dias após início da doença. É preciso, ainda, desinfetar os objetos contaminados como secreções do nariz, da boca e da garganta do enfermo. A vacinação em adultos é recomendada para queles que não receberam a vacina na infância. Contraindicada para imunodeprimidos e gestantes.
Confira Calendários de Vacinas: https://clipi.com.br/clipi-vacinas/
A maioria das pessoas já teve gripe ou resfriado alguma vez na vida. Mas você sabe diferenciá-los e como se comportar em cada caso?
Em geral, as pessoas sabem apenas que a gripe é mais forte e provoca um mal estar maior, mas existem particularidades entre os vírus, e o que é mito e o que é verdade, pouca gente conhece. Existem particularidades entre os vírus, e o que é mito e o que é verdade, pouca gente conhece. Veja no quadro abaixo as diferenças entre a gripe e o resfriado. E não esqueça que a melhor forma de proteção é a vacina!
Clique na imagem para ampliar:
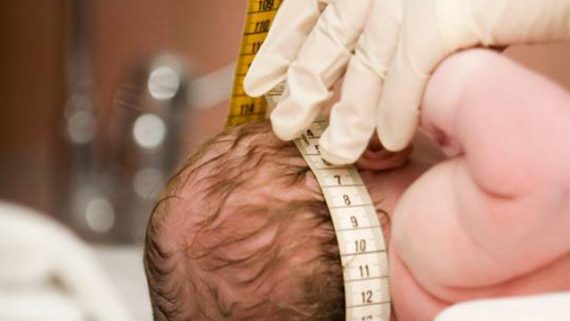
É uma condição rara em que o bebê nasce com o crânio do tamanho menor do que o normal.
Como saber se o bebê tem microcefalia?
A microcefalia é diagnosticada quando o perímetro da cabeça é igual ou menor do que 33 cm – o esperado é que bebês tenham pelo menos 34 cm. Mas atenção: isso vale apenas para crianças nascidas a termo (com 9 meses de gravidez). No caso de prematuros, esses valores mudam e dependem da idade gestacional em que ocorre o parto.
O que causa a microcefalia?
Na maior parte dos casos são infecções adquiridas pela mãe, especialmente no primeiro trimestre da gravidez, que é quando o cérebro do bebê está sendo formado. Toxoplasmose, rubéola e citomegalovírus são alguns exemplos.
Outros possíveis causadores são abuso de álcool e drogas ilícitas na gestação e síndromes genéticas como a síndrome de down.
A Organização Mundial de Saúde reconheceu pela primeira vez oficialmente a relação entre o zika vírus e os casos de microcefalia ao mencionar o estudo brasileiro do Instituto Evandro Chagas, que revelou a presença do vírus em um bebê microcéfalo.
É possível descobrir a microcefalia ainda na gravidez?
Sim. Pela ultrassonografia, os médicos conseguem medir o crânio do feto e perceber se está menor do que o esperado.
A microcefalia está associada a outros problemas? Que sequelas a criança pode ter?
Em 90% dos casos a microcefalia vem associada a um atraso no desenvolvimento neurológico, psíquico e/ou motor. O tipo e o nível de gravidade da sequela variam caso a caso, e em alguns casos a inteligência da criança não é afetada. Déficit cognitivo, visual ou auditivo e epilepsia são alguns problemas que podem aparecer nas crianças com microcefalia.
A cabeça da criança que nasce com microcefalia continua crescendo menos do que o normal?
Sim. Ela cresce ao longo da infância, mas menos do que a média.
Existe tratamento?
Não há como reverter a microcefalia com medicamentos ou outros tratamentos específicos. Mas é possível melhorar o desenvolvimento e a qualidade de vida da criança com o acompanhamento por profissionais como fisioterapeutas, fonoaudiólogos e terapeutas ocupacionais.
– Existe prevenção?
Um bom acompanhamento pré-natal pode ajudar a diminuir o risco. A gestante também deve sempre procurar o médico se sentir sintomas de infecção, como febre, além de evitar o abuso de álcool e drogas ilícitas.
Fontes:
– Ângela Rocha, neuropediatra e coordenadora do centro de infectologista infantil do Hospital Universitário Oswaldo Cruz, da Universidade de Pernambuco
– Rudimar Riesgo, membro do departamento de neurologia da Sociedade Brasileira de Pediatria e chefe de neuropediatria do Hospital de Clinicas da UFRGS (Universidade Federal do Rio Grande do Sul)
– Ministério da Saúde
– National Institute of Neurological Disorders and Stroke (EUA)
Entrevista completa: http://g1.globo.com/bemestar/noticia/2015/11/microcefalia-saiba-o-que-e-o-que-causa-e-como-identificar.html
COMO SE PEGA?
De uma pessoa para a outra através de gotículas de saliva da garganta. O compartilhamento de objetos não oferece risco. Pessoas com sistema imunológico comprometido têm mais chance de desenvolver a doença, em especial de forma grave e generalizada.
SINTOMAS
A doença não afeta apenas os pulmões, mas também ossos, rins e meninges (membranas que envolvem o cérebro). Os sintomas da tuberculose ativa do pulmão são tosse, às vezes com expectoração e sangue, falta de ar, dores no peito, fraqueza, perda de peso, febre e suores, principalmente ao final do dia. Pessoas saudáveis e infectadas podem não apresentar sintomas, mesmo assim transmitem a bactéria.
COMO SE TRATA?
A tuberculose tem cura. O tratamento gratuito é feito com uma combinação de medicamentos e dura meses, mas promove melhora rápida. Por conta disso, muitos pacientes negligenciam a medicação, o que contribui para o surgimento de formas mais resistentes.
COMO SE PREVINE? Para prevenir, principalmente as formas graves (meningite tuberculosa e tuberculose disseminada), é necessário vacinar todas as crianças a partir do nascimento até 4 anos de idade.
Consulte o Calendário de Vacinação da Criança: Calendário de Vacinação da Criança
Fonte: http://familia.sbim.org.br/doencas?start=20
Quem já ouviu o som produzido por bebês com coqueluche não esquece!
A sequência de tosse seca é intercalada pela ingestão aguda de ar, o que provoca uma espécie de guincho ou chiado. Quando ocorre repetidas vezes, pode fazer com que a criança apresente coloração azul-arroxeada (cianose). Além da respiração, esse processo também prejudica a alimentação.
A coqueluche, doença prevenível por vacina, pode causar ainda pneumonia, convulsões, comprometimento do sistema nervoso e morte. Quanto mais novo é o bebê, mais grave é a doença, que muitas vezes exige internação em Unidade de Tratamento Intensivo. Em adultos, pode parecer um resfriado, sem muitos sintomas.
TRANSMISSÃO
Também conhecida como “tosse comprida”, a coqueluche é causada pela bactéria Bordetella pertussis, que vive na garganta das pessoas, mesmo que assintomáticas, e é transmitida de uma pessoa para a outra por gotículas de saliva ao falar, tossir ou espirrar.
MORTALIDADE
A maior parte das ocorrências e todos os casos fatais são em crianças com menos de 1 ano (principalmente nos primeiros 6 meses de vida), ainda não vacinadas ou sem ter recebido pelo menos três doses da vacina.
ESTRATÉGIA COCOON
Para controlar essa situação é importante vacinar o bebê e todas as pessoas que convivem com ele, começando pela vacinação da gestante. A vacinação de quem convive com o bebê constitui a chamada “Estratégia Cocoon” (casulo, em inglês).
Fonte: http://familia.sbim.org.br/doencas/86-coqueluche-pertussis
HPV – A informação vencendo o câncer de colo do útero.
Quem deve se vacinar?
A vacina é extremamente recomendada para meninas a partir dos 9 anos, adolescentes e mulheres que ainda não se vacinaram contra o HPV.
- Veja Calendário de Vacinação: https://clipi.com.br/clipi-vacinas/
Importância da vacina.
O vírus HPV é responsável por quase 100% dos casos de câncer de colo do útero, doença que todo ano atinge 15 mil mulheres no Brasil. A vacina pode evitar 70% desses casos e é a melhor forma de prevenir a infecção pelo HPV. Ela é segura e eficaz.
Em todo o mundo já foram aplicadas mais de 200 milhões de doses, sendo 10 milhões em meninas brasileiras de 9 a 13 anos.
Vários órgãos regulatórios nacionais e internacionais atestam a qualidade da vacina, que protege mulheres e crianças contra o HPV e o câncer do colo do útero.
É importante lembrar que uma única dose não confere proteção, é preciso completar o esquema de doses recomendado.
Quem deve se vacinar?
No Brasil, cerca de 5 mil mulheres morrem todos os anos vítimas do câncer do colo do útero, que em praticamente 100% das vezes é causado pelo vírus HPV.
Além disso, o HPV ainda é responsável por aproximadamente:
91% dos casos de câncer anal;
75% dos casos de câncer de vagina;
72% dos casos de câncer de orofaringe;
69% dos casos de câncer vulva.
Por isso, é muito importante que todas as mulheres se vacinem e fiquem protegidas o quanto antes.
Atenção: a vacinação contra o HPV não elimina a necessidade de realização anual do exame preventivo (Papanicolau).
Fonte: https://www.ondacontracancer.com.br/
Sempre em busca de atualizações a Clipi Vacinas, esteve presente na XVII Jornada de Imunizações SBIm 2015 em Curitiba entre os dias 03/09 e 03/10 de 2015, que sediou pela primeira vez o principal evento da nossa sociedade. Estiveram presentes palestrantes conceituados, cuidadosamente selecionados para abranger de forma ampla e profunda os atuais conhecimentos em imunizações, que tanto evoluem.
Incentivar a produção científica na vacinologia também foi um dos principais propósitos dessa jornada. Foram reunidos 43 trabalhos de qualidade nas áreas de “aspectos éticos e legais”, “controle de infecção e vigilância epidemiológica”, “imunizações” e “infecções previníveis por imunizações”.
Sua Carteira de Vacinas Digital. Nem sempre é fácil guardar, quanto mais encontrar, aquele documento importante que precisamos revisitar de vez em quando. Pensando nisso, esta ferramenta foi desenvolvida para auxiliar e facilitar o gerenciamento da sua carteira de vacinação e a de quem você ama. De acesso fácil e seguro, a ferramenta funciona como um complemento ao documento físico, não se propondo a substituí-lo.
Marque as vacinas já tomadas, visualize as pendências vacinais, de acordo com seu preenchimento, e programe o recebimento de lembretes de verificação do VacinAlert. Estes lembretes podem ser gerais, com recomendações para entrar em contato com um profissional médico e checar as pendências da carteira de vacinação, ou personalizados, onde você preenche o título, data e hora de recebimento.