Uso de eletrônicos e falta de estímulos dos pais atrasam a fala da criança!
Os olhos brilham e os dedinhos não param de tocar a tela. Quem já viu uma criança brincando com um celular ou tablet sabe que os eletrônicos parecem exercer uma espécie de hipnose sobre meninos e meninas desde muito cedo, com jogos, aplicativos, filmes e desenhos. Mas o contato excessivo com esses aparelhos pode gerar consequências negativas ao desenvolvimento infantil, principalmente no que se refere à linguagem. Uma pesquisa realizada no Reino Unido, em 2012, constatou que, em seis anos, houve um aumento de 70% nos problemas de fala de crianças por conta do uso frequente de celulares e tablets.
Para prevenir consequências danosas ao desenvolvimento infantil, a Academia Americana de Pediatria recomenda que crianças menores de dois anos não tenham nenhum contato com a tecnologia. Após essa idade e até a adolescência, o uso deve ser limitado a duas horas por dia.
Segundo especialistas, embora sejam uma fácil e rápida solução para distrair as crianças em viagens e momentos de estresse, os eletrônicos não devem substituir brincadeiras tradicionais e, principalmente, o contato humano.
Percebemos que há crianças que demoram mais para falar por falta de estímulos em casa. Infelizmente, as brincadeiras e jogos tradicionais estão sendo substituídos pelas versões digitais, que proporcionam uma experiência totalmente diferente em termos de aprendizado.
Brincar com um jogo de memória tradicional é uma experiência muito mais rica do que usar uma versão digital. Jogos de computador normalmente não dão à criança o mesmo senso de começo, meio e fim. Além disso, o tempo de atenção dela, ao usar um eletrônico, é bem menor. Isso sem contar que o jogo analógico normalmente promove a interação com alguém, enquanto que, no celular ou tablet, a criança brinca sozinha.
Os pais também atrapalham quando, ansiosos, não dão à criança tempo para falar e acabam, eles mesmos, respondendo às perguntas que fazem. Outro comportamento negativo é ficar o tempo todo testando o desenvolvimento do filho, perguntando seu nome, sua idade na frente de alguém. Isso não é interação. A criança percebe que está sendo testada e se irrita por ter de responder sempre a mesma coisa.
Marcos do desenvolvimento
Existem marcos ou fases que a criança precisa atingir para desenvolver adequadamente a fala. Todos os sons emitidos são, portanto, importantes e têm uma finalidade no aprendizado geral.
Os primeiros são as vocalizações, que costumam ser produzidas quando a criança atinge os dois meses de vida. São vogais e, às vezes, alguns sons guturais também. A partir dos seis meses já há um balbucio, percebemos uma sequência de sílabas que combinam vogais e consoantes, como bababá e dadadá.
Todas essas fases, demonstram uma intenção de comunicação. É também a partir do sexto mês que a criança percebe a voz dos pais e ouve a si mesma, brincando com os sons que emite. Com um ano, aparecem as primeiras palavras e a criança começa a tentar imitar os sons dos bichos. Por volta de 18 meses, faz combinações de duas palavras. Aos dois anos já pode falar pequenas frases e ter um vocabulário de cerca de 200 palavras.
É importante os pais observarem que essa habilidade de produzir os sons precisa ser ampliada com o tempo. Não importa, nessa fase, se a pronúncia está correta, mas o repertório tem de aumentar gradativamente.
É um erro imaginar que crianças que não falam na idade certa “têm seu próprio tempo” ou que ao entrar na escola irão recuperar o tempo perdido. O atraso na fala pode prejudicar também a escrita e a socialização da criança quando ela começar a estudar.
O grande risco de esperar é perder um período importante de neuroplasticidade [capacidade que o sistema nervoso tem de se adaptar] para fazer intervenções precoces. Quanto antes se intervém, melhores serão os resultados.
Ao perceberem alguma dificuldade, os pais precisam procurar ajuda. Se uma criança não passou pelos marcos de desenvolvimento ou se aos dois anos não fala nada, é preciso procurar uma avaliação profissional.
Pode acontecer ainda de a criança estacionar em alguma fase e não dar continuidade ao desenvolvimento. Algumas não têm vocabulário, outras não conseguem formar frases, outras não conseguem aprender os sons ou têm uma fala de difícil compreensão. Pode ser o caso de fazer uma terapia específica, para cada problema há um tratamento diferente.
Fonte: http://mulher.uol.com.br/gravidez-e-filhos/noticias/redacao/2016/01/03/uso-de-eletronicos-e-falta-de-estimulos-dos-pais-atrasam-a-fala-da-crianca.htm
A água é o principal componente do organismo das crianças. Ela atua no equilíbrio da temperatura e atinge todas as células e todos os órgãos do corpo, incluindo o cérebro.
A boa hidratação é fator fundamental para que todas as funções sejam desempenhadas de maneira adequada.
No verão, os pais devem ter um cuidado ainda maior, já que os dias quentes exigem um aumento no consumo de água.
O consumo de líquido pelas crianças deve ser incentivado pelos pais, para que se torne um habito saudável. A quantidade oscila de acordo com algumas variáveis. Por exemplo: nível de atividade física praticado, idade e composição da refeição, pois existem alimentos ricos em água – frutas, como melancia e melão, por exemplo – que podem contribuir para o consumo diário.
Crianças entre 1 e 3 anos de idade devem consumir cerca de 1,3 litros de líquidos por dia, entre 4 e 8 anos precisam de 1,7 litros diários.
Verificar a qualidade das bebidas também é fundamental, visando, principalmente, evitar a ingestão excessiva de açúcares. Conforme mencionado, a água participa das funções vitais e não deve ser substituída. Os pais precisam incentivar o consumo da bebida, mesmo que a criança não peça, explicando a importância dela. Sucos e chás também podem ser oferecidos.
– Inclua mais frutas nas refeições principais e nos lanches, como melancia, melão, laranja e abacaxi.
– Coloque uma garrafinha de água na mochila da escola.
– As crianças imitam os adultos, principalmente os pais. Por isso, dê o exemplo e beba água, várias vezes ao dia, em frente dos seus filhos.
– Mantenha sempre uma garrafa de água com você, caso a crianças fique com sede na rua.
– Varie a oferta de líquidos. Além da água, ofereça água de coco, chá gelado e suco de fruta natural.
Com a chegada do verão nossa exposição ao sol aumenta consideravelmente. Apesar de serem responsáveis pela metabolização e síntese da vitamina D e pela fixação do cálcio nos ossos, os raios ultravioleta podem causar danos na pele e nos olhos.
A exposição excessiva ao sol pode levar a doenças como desidratação, insolação e queimaduras. Se prolongada e sem proteção, pode levar ao câncer de pele ou causar doenças nos olhos como ceratoconjuntivite, pterígio e catarata.
O que é insolação?
Sofremos uma insolação quando falham os mecanismos de transpiração e o corpo não consegue controlar a sua própria temperatura. Com isso, a temperatura corporal sobe rapidamente, podendo chegar a 39 ºC em poucos minutos.
Os sintomas de insolação são boca seca, mal-estar, pele quente avermelhada e seca, dor de cabeça, febre, cãibras, transpiração excessiva, pulso rápido, diarreia, vômitos e desidratação. Em alguns casos pode levar à perda de consciência e convulsões.
Como medida de urgência, procure baixar a temperatura corporal, por exemplo, com banho de água fria, ou acomodando-se em um lugar fresco. É preciso buscar atendimento médico para prevenir outros danos, principalmente renais e cerebrais.
Atenção especial com bebês e crianças
É preciso um cuidado muito especial na exposição de bebês com menos de um ano ao sol. Fique atento a sinais como febre, sede intensa, urina mais concentrada em quantidade diminuída, pele seca sem elasticidade, olhos fundos encovados, ausência de lágrimas e moleira baixa.
Não leve seus filhos para a praia no horário do sol forte (das 10 às 16 horas) e ofereça muitos líquidos durante todo o dia. Crianças só devem ser expostas ao sol com protetor de fator pelo menos 20. Caso tenham a pele muito clara, aumentar o fator solar.
O uso de fotoprotetores de fator pelo menos 15 é aconselhável e no caso da criança/adolescente possuir a pele muito clara, aumentar o fator de proteção solar. Ressaltamos que uso de outras medidas como uso de roupas, chapéus e óculos são excelentes métodos coadjuvantes na fotoproteção contra a radiação UVB.
Obs: Para crianças e adolescentes principalmente com doenças de má absorção, crianças institucionalizadas e acamadas por longos períodos deve ser recomendado exposição solar direta ou outras fontes de Ultra violeta B de partes do corpo Face, Membros Superiores e Membros Inferiores 3(três) vezes por semana por período equivalente a 15 -20 minutos.
Veja algumas dicas para evitar problemas no verão
- Tome uma quantidade maior de líquidos, principalmente água e sucos naturais;
- Frequente ambientes frescos, ventilados ou com ar condicionado;
- Se for para o sol, aplique protetor solar a cada duas horas;
- Se for passear ao ar livre, use chapéu de abas largas. E não esqueça o chapéu nas crianças;
- Vista roupas leves (de preferência de algodão) e claras que diminuem a absorção do calor;
- Faça refeições leves e mais frequentes e com muitos alimentos frescos, bem higienizados;
- Abuse de cremes hidratantes que não contenham álcool nem anestésicos como benzocaína;
- Evite ficar dentro do carro estacionado ao sol;
- Em caso de queimaduras, alivie o desconforto aplicando compressas de água fria. Se aparecerem bolhas, não fure.
Com todos estes cuidados, você e sua família poderão ter um ótimo verão!
Fonte: Conversando com o pediatra
Chupar o dedo é um comportamento instintivo e natural no bebê, que coloca os dedinhos na boca quando ainda está no útero materno. Ele faz isso para fortalecer a musculatura responsável pelos movimentos da sucção, preparando-se para mamar.
Apesar de natural, chupar o dedo pode gerar problemas fisiológicos, estéticos, emocionais e até de convivência em sociedade.
A sensação de conforto acalma a criança, que passa a relacionar a sucção com um estado de segurança e aconchego. O hábito pode durar certo tempo, e os problemas só aparecem quando este gesto se torna frequente e se estende para além do primeiro ano de idade.
Quando chupar o dedo se torna uma mania, um gesto automático, pode-se substituir o dedo por outra forma de conforto emocional, dependendo da dinâmica familiar e das preferências da criança.
Já nos casos de um comportamento ansioso, antes de retirar o hábito de chupar o dedo, deve-se diagnosticar e solucionar a causa da ansiedade.
Chupar o dedo pode ser sintoma de dificuldade para enfrentar uma situação nova. É comum, por exemplo, que uma criança que não chupava mais o dedo, retome o gesto com o nascimento de um irmão.
A criança maior, que ainda chupa o dedo, também pode ser excluída do grupo pelo comportamento infantilizado, já que o gesto de chupar o dedo pode ser caracterizado como uma “atitude de bebês”.
QUANDO PARAR
Não existe uma idade certa para a criança parar de chupar o dedo, mas o ideal é que persista apenas até o primeiro ano de vida. Quando vai muito além desta idade, pode provocar atrasos e alterações de fala, atraso do desenvolvimento e amadurecimento da mastigação e deglutição e de posição dos lábios, causando respiração oral ou mista, má oclusões (desvio do fechamento normal da boca) e até mesmo problemas na aceitação de determinados alimentos. Neste caso, é necessário o auxílio de psicólogo, fonoaudiólogo e dentista.
A má oclusão pode interferir nas funções de respiração, deglutição, mastigação e fala.
Os fonoaudiólogos dizem que a dedicação dos pais e cuidadores são fundamentais para a criança parar de chupar o dedo. É possível também substituir o dedo por outro objeto, mas nunca utilizar métodos agressivos e inócuos como passar pimenta no dedo, ou outras substâncias de sabores odiosos.
QUEM PODE AJUDAR
Amamentação é a melhor forma de prevenir para que a criança não adquira esse hábito. Chupar o dedo pode ser um elemento de transição, da sucção para mastigação.
O trabalho na terapia fonoaudiológica envolve a conscientização da criança e a mudança de posturas e formas de respirar, mastigar, deglutir e falar.
O tempo do tratamento depende de cada criança e do seu núcleo familiar, e também do diagnóstico que estabeleça o possível motivo do hábito. Em casos que envolvam o emocional, é importante contar também com um psicólogo que poderá trabalhar simultaneamente com os demais profissionais. Inclusive com um ortodontista, caso a criança já esteja com problemas no posicionamento das arcadas dentárias.
Caso seu filho tenha mais de um ano e dificuldades para deixar de chupar o dedo, é importante procurar seu pediatra para fazer uma análise de todo quadro emocional e familiar e receber as orientações e, se necessário, ele irá acionar uma equipe multidisciplinar.
Mas as mães sabem como é difícil cortar essa mania dos pequenos. O aleitamento materno é a melhor medida de prevenção do uso da chupeta e da sucção digital. Crianças amamentadas naturalmente são menos propensas a persistir nesses hábitos. O aleitamento materno promove um intenso trabalho da musculatura facial, influencia o desenvolvimento ósseo e muscular, gerando fadiga nos músculos, fazendo com que a criança satisfaça seu instinto de sugar e não necessite de uma sucção não nutritiva, ou seja, supre tanto a necessidade de sucção nutritiva como a não nutritiva.
Veja algumas dicas para ajudar:
1- Ofereça frutas, alimentos fibrosos, legumes e verduras à criança para que a sucção seja desestimulada de forma natural.
2- Brincadeiras interativas, como jogos de montagem com os irmãos, com coleguinhas, com os pais, ocupam o tempo e as mãos, etc.
3- A conversa entre os pais com a criança deve ser sempre honesta, verdadeira e lúdica de forma a convencê-la a deixar o hábito, um profissional pode auxiliá-los.
4- Amor, dedicação e carinho nunca são demais. Procure suprir algum tipo de carência afetiva que a criança possa ter, transmitindo-lhe a segurança necessária, nunca com repreensões, humilhações e brigas por causa do hábito de chupar o dedo.
5- Coloque luvas coloridas como uma brincadeira, para fazer com que a criança perca o contato do dedo com o palato, com persistência funciona.
6- Para crianças maiores de 3 anos de idade, elogie quando ela não esteja sugando o dedo.
7- Às vezes é preciso lançar mão de um grupo de profissionais, como psicólogo, fonoaudiólogo, odontopediatra e ortodontista, existem aparelhos que podem ajudar a criança a parar de chupar o dedo, desde que a criança entenda e queira realmente parar com o hábito.
Fontes: Saúde Terra e SBP
A vitamina D, fabricada principalmente a partir da exposição solar, é responsável pela formação dos ossos, além de estar associada ao bom funcionamento dos sistemas imunológico e respiratório, entre outras incontáveis funções. Só que os banhos de sol e a alimentação nem sempre são suficientes para garantir doses adequadas. Descubra como assegurá-las ao seu filho desde o útero
Qual a importância da vitamina D?
Sua atuação vai além da função clássica de promover a fixação do cálcio, solidificando a estrutura óssea. Um artigo científico da Universidade de Brasília (UnB) aponta que o nutriente participa da regulação de 3% do genoma humano, desempenhando um papel estratégico na atividade de sistemas como o imunológico, o cardiovascular e o metabólico. Tanto é que uma pesquisa da Universidade de Yale (EUA) demonstrou que a simples suplementação de vitamina D em crianças com asma ajuda a diminuir a severidade das crises. Por fim, a vitamina participa dos processos de crescimento e multiplicação celular.
Os níveis de vitamina D da mãe, durante a gravidez, impactam na saúde do bebê?
Alguns estudos sugerem que os filhos de mães carentes da vitamina teriam maior probabilidade de desenvolver alergias e doenças respiratórias. Por isso, apesar de a suplementação na gravidez não ser unanimidade entre os especialistas, vale conversar com o obstetra e considerar essa possibilidade.
Quais as consequências do déficit da substância?
Níveis baixos estão associados a uma fragilidade da estrutura óssea, tornando-a mais suscetível a fraturas. Também há indícios de que a carência está relacionada a doenças como obesidade, diabetes tipo 1, asma, problemas alérgicos e autoimunes. Crianças com alterações renais, fibrose cística, obesas ou que fazem uso de medicamentos da classe dos corticosteroides tendem a apresentar níveis baixos. Além disso, quanto mais escura for a pele, menor é a produção do nutriente. Nesses casos, pode ser apropriado dosar a vitamina D por meio de uma amostra de sangue. Se a escassez for detectada, um especialista recomendará a ingestão de uma carga reforçada da substância.
Em que alimentos ela está presente?
Ela é fornecida, em quantidades mínimas, pelos peixes, entre eles, sardinha e atum, além de leite e derivados. Mas a dieta não é capaz de suprir nem 10% das necessidades diárias infantis, que são de 400 unidades internacionais (UI) até 1 ano e de 600 UI a partir dessa idade. Para se ter uma ideia, o leite materno oferece apenas 22 UI por litro e os pescados, 88 UI a cada 100 gramas.
Qual a melhor forma de obter a vitamina D?
Em tese, os banhos de sol deveriam assegurar a maior parte da produção, já que os raios solares incidem sobre a pele, promovendo a conversão de substâncias presentes ali na vitamina D propriamente dita. Quinze minutos de exposição, com braços e pernas descobertos, são suficientes. Entretanto, existem dois obstáculos: o primeiro é que o melhor horário para sintetizar a substância (entre 10 da manhã e 3 horas da tarde) também é o mais crítico para a ocorrência do câncer de pele, tornando-se proibitivo – ainda assim, a exposição no período permitido já ajuda. E o segundo entrave são os filtros solares que, embora não barrem completamente a radiação, reduzem-na consideravelmente, prejudicando sua produção.
E qual a solução?
Diante desses impasses, a Sociedade Brasileira de Pediatria preconiza, além das brincadeiras ao ar livre, a suplementação de 400 UI diárias para bebês de até 12 meses, e de 600 UI, para crianças de 12 a 24 meses. Em caso de alimentação com fórmula infantil, alguns médicos defendem que o aporte seja ajustado, já que esses produtos apresentam uma concentração significativa de vitamina D. De qualquer forma, é consenso que a suplementação padrão é segura, independentemente da dieta.
Que cuidados de armazenamento são necessários para manter a qualidade do suplemento?
Observe se o produto é comercializado em um vidro escuro, que ajuda a proteger as cápsulas da luminosidade, e o mantenha sempre ao abrigo da umidade e de altas temperaturas.
Como se pode assegurar a quantidade adequada de viramina D após os 2 anos de idade?
Deve-se estimular uma alimentação balanceada e as brincadeiras ao ar livre, sem exagerar nos cuidados com a proteção solar, ao usar mangas compridas, calças e bonés com frequência. Tanto o médico como o nutricionista podem sugerir o consumo de alimentos fortificados com a vitamina, a exemplo do leite.
O excesso de vitamina D é perigoso?
Ele favorece o surgimento de problemas renais, ósseos, alérgicos, autoimunes e hepáticos. Daí a importância de evitar a automedicação. Mas é fundamental ressaltar que as doses Recomendadas pela Sociedade Brasileira de Pediatria não representam ameaça.
Fonte: Revista Crescer
Doenças transmitidas por insetos, como Dengue, Zika e Chikungunya e a incerteza das complicações do vírus zika, nos levam a necessidade de entender mais sobre o uso de repelentes e como se proteger dos mosquitos e das doenças que eles causam!
Qual o melhor repelente de mosquito?
As recomendações da Anvisa (Agência Nacional de Vigilância Sanitária) e CDC (Centre of Diseases Control) é que os produtos contenham substâncias ativas com registro na Agência de Proteção Ambiental (EPA) ou Anvisa (Brasil). Esses produtos são seguros e não causam efeitos adversos em humanos e no meio ambiente.
Os produtos disponíveis no Brasil são: DEET, icaridina, IR3535, e óleo de eucalipto limão, citronela e outros óleos essenciais, com menor eficácia.
Quantas vezes o repelente deve ser reaplicado?
A frequência de aplicação do repelente deve ser de acordo com a orientação no rótulo do produto. Aqueles que contêm maior porcentagem do ingrediente ativo tem maior duração.
Repelentes podem ser usados em crianças?
Sim. A maioria dos produtos pode ser usado em crianças, desde que respeitado as recomendações do fabricante. Repelentes de insetos não são recomendados para crianças menores de 2 meses.
No Brasil, a Anvisa recomenda a utilização de repelentes em crianças de acordo com a fórmula do produto.
DEET
É o repelente mais eficaz atualmente disponível, usado desde a década de 1950. Quanto maior a concentração da substância, mais longa é a duração da proteção, sem toxicidade relevante. Seguro para crianças e gestantes. Disponível nas marcas: Repelex, Autan e OFF.
Segundo a Academia Americana de Pediatria (AAP), em 2003, a recomendação é que produtos à base de DEET (N, N-dietil-m-toluamida) nas crianças numa concentração de 10% parece ser tão seguro como produtos com uma concentração de 30%, quando utilizado de acordo com as instruções nas etiquetas dos produtos. A recomendação geral seria usar a menor concentração possível em crianças e respeitar o tempo de reaplicação e outros cuidados.
AAP recomenda que os repelentes com DEET não devem ser aplicados em bebês com menos de 2 meses de idade.
A recomendação feita pela Anvisa no Brasil é que seja usado a partir dos 2 anos de idade, com concentração até 10%, não reaplicar mais que 3 vezes ao dia.
Icaridina
É um repelente derivado da pimenta, indicado pela OMS para viajantes e utilizado na Europa há mais de 10 anos. É semelhante ao DEET e fornece proteção de longa duração contra insetos. Existem diferentes concentrações, com maior ou menor duração. A ação é semelhante ao DEET, com aparente maior proteção ao Aedes aegypti, quando comparado ao DEET e IR335. É seguro para gestantes e crianças a partir de 2 anos. A única marca disponível no Brasil é o Exposis®.
O seu uso no Brasil é liberado para crianças a partir de 2 anos de idade em concentração de 25%, com período de proteção média de 8 a 10 horas.
IR3535
Repelente sintético usado na Europa há mais de 20 anos. Em concentração de 20%, é eficaz contra Anopheles e Aedes. Aegypti, com eficácia em média de 3 horas. Seguro para gestantes e crianças a partir de 6 meses.
Existem 2 marcas disponíveis no Brasil o Jonhson Loção Antimosquito e o Repelente infantil Huggies Turma da Mônica, ambos com indicação de uso acima de 6 meses, pela Anvisa.
Outros repelentes naturais, como citronela, andiroba, óleo de soja, podem ser usados, mas a sua eficácia é baixa.
Conclusão
Bebês de 0 a 2 meses: repelentes de barreira, protetores de tomadas, telas e roupas compridas.
Bebês 2 a 6 meses: DEET na concentração de no máximo 10% (recomendação AAP, não brasileira) são seguros, desde que respeitados instruções de uso! Na dúvida pergunte ao seu pediatra!
Bebês de 6 meses a 2 anos: IR3535 (liberado no Brasil) ou DEET máximo 10% (liberado pela AAP)
Acima de 2 anos: qualquer uma das opções, sendo mais eficazes os a base de DEET ou ICARIDINA. Respeitar os limites de aplicação.
Fonte: Pediatria Descomplicada
Resistente e adaptável, a espécie está no centro da atual epidemia de zika, além de ser vetor de contágio da dengue, das febres chikungunya e amarela e outras enfermidades mais raras.
Considerado uma das espécies de mosquito mais difundidas no planeta pela Agência Europeia para Prevenção e Controle de Doenças (ECDC, na sigla em inglês), o Aedes aegypti – nome que significa “odioso do Egito” – é combatido no país desde o início do século passado.
Por ser um mosquito que vive perto do homem, sua presença é mais comum em áreas urbanas e a infestação é mais intensa em regiões com alta densidade populacional – principalmente, em espaços urbanos com ocupação desordenada, onde as fêmeas têm mais oportunidades para alimentação e dispõem de mais criadouros para desovar. A infestação do mosquito é sempre mais intensa no verão, em função da elevação da temperatura e da intensificação de chuvas – fatores que propiciam a eclosão de ovos do mosquito. Para evitar esta situação, é preciso adotar medidas permanentes para o controle do vetor, durante todo o ano, a partir de ações preventivas de eliminação de focos do vetor. Como o mosquito tem hábitos domésticos, essa ação depende, sobretudo do empenho da população.
Principais criadouros
Pesquisas realizadas em campo indicam que os grandes reservatórios, como caixas d’água, galões e tonéis (muito utilizados para armazenagem de água para uso doméstico em locais dotados de infraestrutura urbana precária), são os criadouros que mais produzem A. aegypti e, portanto, os mais perigosos. Isso não significa que a população possa descuidar da atenção a pequenos reservatórios, como vasos de plantas, calhas entupidas, garrafas, lixo a céu aberto, bandejas de ar-condicionado, poço de elevador, entre outros. O alerta é para que os cuidados com os reservatórios de maior porte sejam redobrados, pois é neles que o mosquito seguramente encontra melhores condições para se desenvolver de ovo a adulto. Em alguns bairros suburbanos do Estado do Rio de Janeiro, estes grandes criadouros produzem quase 70% do total de mosquitos adultos.
Em condições ambientais favoráveis, após a eclosão do ovo, o desenvolvimento do mosquito até a forma adulta pode levar um período de 10 dias. Por isso, a eliminação de criadouros deve ser realizada pelo menos uma vez por semana: assim, o ciclo de vida do mosquito será interrompido.
Veja como você pode ajudar no combate a proliferação do mosquito:
– Mantenha caixas ou barris de água fechados com tampa adequada;
– Não deixe água da chuva acumulada sobre a laje;
– Elimine folhas, galhos, e qualquer obstáculo que possa impedir a água de fluir pelas calhas;
– Encha de areia até a borda os pratos dos vasos de plantas;
– Guarde garrafas sempre de cabeça para baixo;
– Não deixe pneus expostos com água no interior;
– Coloque o lixo em sacos plásticos fechados;
– Lave com sabão e escovas o interior dos tanques utilizados para armazenar água;
– Use repelentes à base de DEET em áreas de risco de dengue;
– Coloque telas de proteção nas portas e janelas;
– Use mosquiteiros.
A febre zika, identificada pela primeira vez no Brasil , possui cada vez mais casos confirmados e já foi diagnosticada em 14 estados do país até agora, segundo o Ministério da Saúde.
Apesar de ser transmitida pelo mesmo vetor e ter manifestações semelhantes à dengue, a doença não é considerada tão preocupante, pois seus sintomas são brandos e duram pouco tempo. A melhor forma de combater o problema é com a prevenção. Saiba mais sobre o zika vírus e veja o que fazer para evitá-lo.
Transmissão da febre zika
O vírus da febre zika não é transmitido de pessoa para pessoa, possuindo como única forma de contágio a picada de um mosquito Aedes aegypti que já esteja contaminado. O zika pertence à família dos vírus da dengue, da e da febre chikungunya.
De acordo com o Ministério da Saúde, a febre zika não é uma doença de notificação compulsória, não sendo possível estabelecer uma estimativa do número total de casos já confirmados no país. O que se pode confirmar é que ocorrências da doença já foram registradas em Roraima, Pará, Maranhão, Piauí, Ceará, Rio Grande do Norte, Paraíba, Pernambuco, Alagoas, Bahia, Espírito Santo, Rio de Janeiro, Mato Grosso e Paraná.
Sintomas
Os sinais de infecção da febre zika são parecidos com os , e começam entre três e 12 dias após a picada do mosquito. Entre os principais estão febre baixa, dor nas articulações , dor muscular, dor de cabeça e atrás dos olhos, erupções cutâneas (exantemas) e coceira.
Apesar das semelhanças, o zika vírus é bem menos agressivo que o vírus da dengue, não havendo registro de mortes relacionadas à doença até agora. A evolução é benigna e os sintomas geralmente desaparecem espontaneamente em um período entre três e sete dias.
Tratamento
Não existe um tratamento específico para a doença, sendo os pacientes tratados apenas com o objetivo de aliviar os sintomas. Em geral são administrados anti-inflamatórios e analgésicos , evitando-se os medicamentos à base de ácido acetilsalicílico (aspirina) ou que contenham substâncias associadas, assim como nos casos de dengue e de febre chikungunya.
Prevenção
As medidas de prevenção da febre zika são as mesmas da dengue: deve-se evitar que o mosquito Aedes aegypti , transmissor do vírus, se prolifere em água parada. Por isso, eliminar os focos de reprodução desse vetor é a melhor forma de se prevenir. Colocar areia nos vasos de plantas, limpar calhas e fechar caixas e barris d’água são algumas medidas indicadas.
Fonte: http://saude.terra.com.br/febre-zika-ja-atinge-14-estados-brasileiros,286522abf6179fb68eb0629f416ac8b2b6mz16i2.html
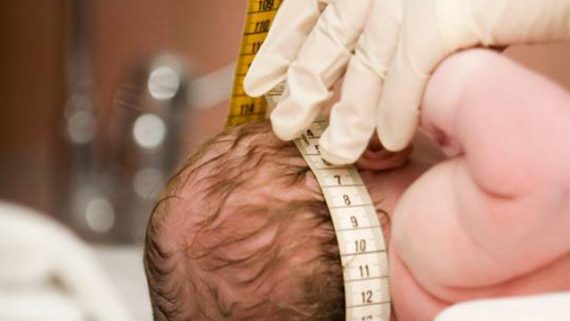
É uma condição rara em que o bebê nasce com o crânio do tamanho menor do que o normal.
Como saber se o bebê tem microcefalia?
A microcefalia é diagnosticada quando o perímetro da cabeça é igual ou menor do que 33 cm – o esperado é que bebês tenham pelo menos 34 cm. Mas atenção: isso vale apenas para crianças nascidas a termo (com 9 meses de gravidez). No caso de prematuros, esses valores mudam e dependem da idade gestacional em que ocorre o parto.
O que causa a microcefalia?
Na maior parte dos casos são infecções adquiridas pela mãe, especialmente no primeiro trimestre da gravidez, que é quando o cérebro do bebê está sendo formado. Toxoplasmose, rubéola e citomegalovírus são alguns exemplos.
Outros possíveis causadores são abuso de álcool e drogas ilícitas na gestação e síndromes genéticas como a síndrome de down.
A Organização Mundial de Saúde reconheceu pela primeira vez oficialmente a relação entre o zika vírus e os casos de microcefalia ao mencionar o estudo brasileiro do Instituto Evandro Chagas, que revelou a presença do vírus em um bebê microcéfalo.
É possível descobrir a microcefalia ainda na gravidez?
Sim. Pela ultrassonografia, os médicos conseguem medir o crânio do feto e perceber se está menor do que o esperado.
A microcefalia está associada a outros problemas? Que sequelas a criança pode ter?
Em 90% dos casos a microcefalia vem associada a um atraso no desenvolvimento neurológico, psíquico e/ou motor. O tipo e o nível de gravidade da sequela variam caso a caso, e em alguns casos a inteligência da criança não é afetada. Déficit cognitivo, visual ou auditivo e epilepsia são alguns problemas que podem aparecer nas crianças com microcefalia.
A cabeça da criança que nasce com microcefalia continua crescendo menos do que o normal?
Sim. Ela cresce ao longo da infância, mas menos do que a média.
Existe tratamento?
Não há como reverter a microcefalia com medicamentos ou outros tratamentos específicos. Mas é possível melhorar o desenvolvimento e a qualidade de vida da criança com o acompanhamento por profissionais como fisioterapeutas, fonoaudiólogos e terapeutas ocupacionais.
– Existe prevenção?
Um bom acompanhamento pré-natal pode ajudar a diminuir o risco. A gestante também deve sempre procurar o médico se sentir sintomas de infecção, como febre, além de evitar o abuso de álcool e drogas ilícitas.
Fontes:
– Ângela Rocha, neuropediatra e coordenadora do centro de infectologista infantil do Hospital Universitário Oswaldo Cruz, da Universidade de Pernambuco
– Rudimar Riesgo, membro do departamento de neurologia da Sociedade Brasileira de Pediatria e chefe de neuropediatria do Hospital de Clinicas da UFRGS (Universidade Federal do Rio Grande do Sul)
– Ministério da Saúde
– National Institute of Neurological Disorders and Stroke (EUA)
Entrevista completa: http://g1.globo.com/bemestar/noticia/2015/11/microcefalia-saiba-o-que-e-o-que-causa-e-como-identificar.html
A Cárie Precoce da Infância, também conhecida como “cárie de mamadeira” é uma doença que afeta os bebês e está relacionada principalmente ao consumo de líquidos açucarados durante a noite. O hábito de higienizar a boca antes de dormir deve ser favorecido para as crianças desde o nascimento.
Depois da mamada, o leite fica estagnado na boca da criança. Além disso, a salivação da criança diminui durante o sono. Esses fatores, associados a uma má higiene da boca, fazem com que a cárie se desenvolva muito rapidamente, causando grandes estragos nos dentes das crianças.
Para evitar isso, é importante não adicionar açúcar ao leite da mamadeira e evite que a criança durma logo depois de mamar. Deve-se ainda escovar o dente da criança depois de cada mamadeira, e antes de dormir a escovação deve ser reforçada com um pouco de pasta de dente, já que o período da noite é o mais crítico para o surgimento de cáries.
É recomendação da Associação Americana de Pediatria o uso de creme dental com flúor (concentração de flúor entre 1100 e 1450 ppm (partes por milhão) desde o primeiro dentinho. A quantidade de creme dental recomendada para as crianças de até 2 anos é uma quantidade que equivale ao tamanho de um grão de arroz cru.
Com o tempo, a mamadeira deve ser substituída gradativamente por líquidos no copo.
Fonte: http://revistacrescer.globo.com/Bebes/Saude/noticia/2015/02/associacao-americana-de-pediatria-aprova-uso-de-creme-dental-com-fluor-desde-o-primeiro-dente-do-bebe.html